- Общие сведения
- Этиология и особенности патогенеза
- Виды и подвиды
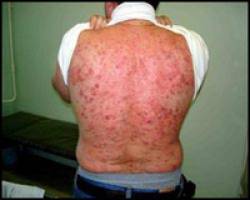
- Стафилококковые пиодермии
- Остиофолликулит
- Фолликулит
- Фолликулит поверхностный
- Фолликулит глубокий
- Сикоз вульгарный
- Эпидемическая пузырчатка новорожденных
- Фурункул
- Карбункул
- Гидраденит
- Стрептококковые пиодермии
- Импетиго стрептококковое
- Простой лишай лица
- Эктима вульгарная
- Целлюлит
- Рожа
- Сухая стрептодермия
- Смешанные пиодермии
- Импетиго вульгарное (или смешанное)
- Хроническая язвенно-вегетирующая
- Гангренозная
- Шанкриформная
- Угри молниеносные
- Гангрена полового члена и мошонки
- Вегетирующий пиостоматит
Общие сведения
Пиодермия (гнойничковые заболевания кожного покрова) представляет собой целую группу кожных заболеваний, вызванных гноеродными микроорганизмами, основными из которых являются и стафилококки, и стрептококки.К возникновению гнойничковых заболеваний могут привести следующие причины:
- укусы насекомых,
- расчесы,
- опрелость,
- различные микротравмы,
- нарушения ЦНС,
- повреждение внутренних органов,
- заболевания, связанные с обменом веществ,
- сахарный диабет,
- иммунодефицит,
- белковое голодание,
- игнорирование правил личной гигиены,
- проживание или работа в антисанитарных условиях.
Надо сказать, что пиодермия диагностируется в трети всех случаев кожных заболеваний, причем в детском возрасте уровень заболеваемости выше, чем у взрослого населения, составляя порядка 30 – 60% от общего количества дерматозов в этом возрасте.

Этиология и особенности патогенеза
Основные возбудители пиодермии – это стафилококки, стрептококки,так называемый вульгарный протей, синегнойная палочка и кишечная палочка. При этом первые два вида возбудителей самостоятельно вызывают кожные поражения. Так, в ходе стафилококковой инфекции образуется гнойное воспаление, а при стрептококковой – серозное. Многие другие бактерии зачастую поражают кожу, вступая в контакт не только между собой, но и с остальными анаэробными микроорганизмами, грибами.
На коже стафилококки зачастую расположены в устье волосяных фолликулов, не говоря уже про протоки сальных желез. Интересен тот факт, что в верхних дыхательных путях, включая ротовую полость, патогенные стафилококки присутствуют практически у половины абсолютно здоровых людей. В свою очередь, патогенные стрептококки диагностируются в основном в носовой и ротовой полостях у 10% здоровых людей, тогда как у детей, посещающих коллективы (детские сады, школы, больницы), этот показатель достигает 70%.
И стафилококки, и стрептококки попадают в кожу в местах микротравм. И здесь все зависит от иммунитета инфицированного. Так, развитию пиодермии способствуют следующие факторы:
- сахарный диабет,
- переохлаждение,
- перегревание,
- нерациональное и недостаточное питание,
- переутомление,
- хроническая интоксикация (к примеру, алкоголизм),
- заболевания ЖКТ, печени и прочих внутренних органов,
- облучение рентгеновскими лучами,
- употребление кортикостероидных и иммунодепрессивных препаратов.
Источник инфекции при пиодермии – это больной с хронической инфекцией ЛОР-органов гнойного характера, люди с нарушениями работы ЖКТ, с пораженной женской половой сферой, пациенты с хирургической инфекцией и, конечно, больные пиодермией. Часто можно встретить рецидивирующие формы, образующиеся вследствие случайного переноса возбудителя из зон хронической гнойной инфекции. Основной путь заражения – контактный.
От попадания микробов через кожу человеческий организм предохраняют именно защитные факторы. К примеру, роговой слой кожи отличается высокой степенью плотности и прочности. Кератин данного слоя представляет собой химически неактивное вещество, а вот ороговевшие клетки расплавляются лишь в крайне концентрированных кислотах либо же основаниях. Постоянно осуществляется отшелушивание верхних слоев кожи, а, следовательно, механическое удаление микроорганизмов. И кожный покров, и бактериальная клетка обладают положительным электрическим зарядом, что способствует удалению различных микроорганизмов непосредственно с поверхности эпидермиса.
Следует отметить, что бактерицидная функция кожи значительно снижается из-за приема антибиотиков, провоцирующих вытеснение нормальной микрофлоры, тем самым сводя к минимуму ее антагонистическое действие на различные патогенные микроорганизмы. Итог: усиленное размножение микроорганизмов на кожном покрове и слизистых оболочках. К тому же вследствие нарушения целостности и функций эпидермиса создаются благоприятные условия для попадания микроорганизмов в глубоко лежащие ткани.
В ходе тщательного обследования у больных пиодермией выявляются поражения, которые сопутствуют пиодермии:
- пародонтоз представляет собой хроническое заболевание тканей, которые окружают зубы,
- гингивит - воспаление десен, при котором не нарушается целостность зубодесневого соединения,
- кариес – процесс, сопровождающийся гниением зубов,
- хронический тонзиллит – это воспаление небных миндалин хронического характера,
- фарингит - воспаление слизистой оболочки, а также лимфоидной ткани глотки,
- ожирение - увеличение массы посредством отложения жировой ткани.
Присутствие хронической фокальной инфекции провоцирует развитие последующей специфической сенсибилизации, отягощающей вместе с аутоиммунным компонентом клинику инфекционного процесса.
Больше половины больных с диагностированной хронической пиодермией не придерживаются рационального пищевого режима. Такие больные злоупотребляют углеводами, что приводит к постоянной перегрузке поджелудочной железы, способствуя расстройствам углеводного обмена, провоцируя накопление в ткани углеводов, которые являются благоприятной питательной средой для группы пиококков.
Немаловажную роль в патогенезе пиодермии играют клеточные иммунологические реакции:
- интенсивность развития и выраженность лейкоцитоза,
- фагоцитарная активность лейкоцитов.
Если заболевание имеет хроническую форму, то фагоцитоз в самом очаге поражения отличается неоконченным, либо замедленным характером, сопровождаясь внутриклеточной изоляцией микроорганизма. В результате уменьшается степень активности неспецифических защитных сил человеческого организма. При этом нарушение работы систем антиинфекционной защиты напрямую зависит от массивности того или иного очага поражения, от степени интоксикации и продолжительности гнойного процесса на кожном покрове.
У больных хронической формой заболевания наблюдается уменьшенная функциональная активность щитовидки, что оказывает влияние на активность всех регенерационных процессов и способствует длительному течению обострений.
Как упоминалось выше, возникновению и развитию пиодермии зачастую способствует повышенное количество сахара. Поэтому хроническое течение любой гнойной инфекции кожи просто обязано наводить на мысль относительно наличия у больного заболевания под названием сахарный диабет. Такие пациенты должны быть обследованы на наличие данного заболевания.
Патология углеводного обмена приводит к таким последствиям:
- укорочению фазы ремиссии,
- продолжительности рецидива,
- устойчивости к применению тех или иных медицинских препаратов,
- продолжительной потере трудоспособности.
Таким образом, нормализация нарушенного углеводного обмена – одно из главных звеньев при профилактике рецидивов болезни.

Виды и подвиды
В зависимости от вида возбудителя выделяются стафилококковые, стрептококковые, а также смешанные пиодермии, которые могут быть поверхностными и глубокими. Рассмотрим подробнее виды и подвиды пиодермии.
Стафилококковые пиодермии
При стафилококковых пиодермиях инфекция сосредотачивается в основном в зоне волосяных фолликулов, в сальных и, соответственно, потовых железах. Образующиеся гнойники обладают конической либо полушаровидной формой, толстыми стенками, наличием центра, зачастую пронизанного волосом. Кроме того, из таких гнойников выделяется густой гной, имеющий желто-зеленый цвет.
Остиофолликулит
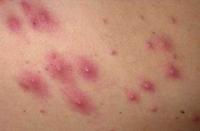
Представляет собой мелкие фолликулярные поверхностно расположенные пустулы конусовидной формы с гнойными головками. Образуются гнойнички в зоне сально-волосяных фолликулов, отличаются присутствием пронизанного волоска, который не всегда можно различить. По периферии образовавшейся пустулы наблюдается розовый ободок, ширина которого равна 1 мм.
Локализуются такого рода высыпания на лице, на руках, ногах и туловище. Через три – пять дней содержимое пустул превращается в отпадающие корочки, не оставляющие после себя рубцов.

Фолликулит
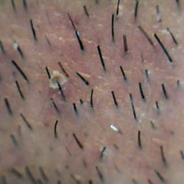
Воспаление непосредственно волосяного фолликула, характеризующееся образованием небольшой пустулы, которая наполнена желтовато-зеленым содержимым. Пустула имеет размер булавочной головки (может доходить до размера чечевицы), причем в ее основании определяется конусовидный инфильтрат. Спустя неделю пустула ссыхается, вследствие чего образуется желтоватая корка. Фолликулит, который возникает из-за длительного загрязнения кожи горючими или смазочными материалами, называется «масляными угрями».
Пустулы сосредотачиваются на тыльной поверхности кистей рук, на предплечьях и бедрах.

Фолликулит поверхностный
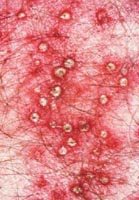
От предыдущего вида этот отличается несколько большими размерами (примерно 0,5 - 0,7 см), глубиной поражения (заполняет две трети волосяного фолликула). Надо сказать, что эритематозная зона, расположенная вокруг гнойника, равна 2 – 3 мм. Пустула обладает плотной покрышкой, гной в ней густой и сливкообразный, имеет желтовато-зеленый оттенок. В зонах высыпаний отмечается боль нерезкого характера, исчезающая после вскрытия пустул и, следовательно, отделения гнойного содержимого. Общее состояние больного никоим образом не страдает.

Фолликулит глубокий
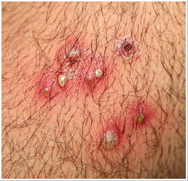
Отличается наличием гнойничков диаметром порядка 1,5 см, при этом гнойники захватывают полностью волосяной фолликул. Появляющиеся высыпания очень болезненны, не имеют некротического стержня.
При обширном распространении гнойников наблюдается ухудшение состояния больного:
- субфебрильная температура,
- фебрильная лихорадка – состояние, которое внезапно и достаточно остро развивается у больных с низким количеством нейтрофилов,
- головные боли,
- лейкоцитоз,
- значительное повышение СОЭ.

Сикоз вульгарный
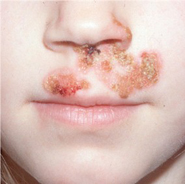
Представляет собой хронический гнойничковый процесс, который характеризуется воспалением волосяных фолликулов в зоне области бороды, усов (редко воспаление затрагивает область лобка или других зон). В подавляющем большинстве случаев диагностируется у мужчин.
Причины развития сикоза:
- травматизация кожи (зачастую – бритье),
- хронический ринит,
- всевозможные нарушения функционирования нервной системы,
- нарушение работы внутренних органов,
- повышенная степень чувствительности к стафилококкам, а, следовательно, продуктам их жизнедеятельности,
- фокальные инфекции.
Для данного заболевания характерно беспрерывно рецидивирующее высыпание остиофолликулитов и фолликулитов, которые содержат гной и отличаются болезненностью (в некоторых случаях у больных гнойнички зудят). Очаги, сливаясь, образуют достаточно обширные участки поражения. Сам процесс принимает хроническое и довольно вялое течение, причем общее состояние больного вполне удовлетворительное, хотя пораженные участки кожи принимают неопрятный и неухоженный вид. Рубцовые изменения отсутствуют, поскольку процесс захватывает только верхнюю треть самого волосяного фолликула.

Эпидемическая пузырчатка новорожденных

Представляет собой высококонтагиозное острое заболевание, которое поражает новорожденных в первую неделю жизни. Характеризуется множественными пузырями разной величины, имеющими прозрачное либо мутное содержимое и тонкую, дряблую покрышку. Поражается вся поверхность кожи, помимо ладоней и подошв. Образовавшиеся пузыри частично подсыхают, вследствие чего появляются тонкие корки.
Может наблюдаться продолжение увеличения пузырей в размерах, которые, сливаясь, вскрываются, что приводит к появлению эрозивных поверхностей, которые иногда захватывают весь кожный покров. Следует отметить, что в этот процесс могут быть вовлечены не только слизистые оболочки, но иногда и тяжелые общие явления, которые приводят к смертельному исходу.

Фурункул
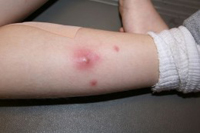
Это глубокая стафилодермия, которая характеризуется гнойным и некротическим воспалением непосредственно волосяного фолликула и окружающей ткани. Чаще всего фурункулы образуются на лице (нос и щеки), шее, плечах, на бедрах и ягодицах. Изначально в зоне волосяного мешочка появляется краснота, при этом нащупывается припухлость в ходе пальпации.
Постепенно очаг трансформируется в узел, имеющий конусовидную форму и диаметр 3 – 5 см, причем в центре узла через три дня появляется «некротический стержень». Если вскрыть фурункул, то на протяжении последующих четырех дней из него будет выделяться гной, произойдет отторжение, во-первых, некротического стержня, во-вторых, гнойно-кровянистого отделяемого. Сформировавшаяся язвочка в течение пяти дней заживет, оставив после себя рубец.
Вполне возможно развитие хронического рецидивирующего процесса на протяжении нескольких месяцев (в некоторых случаях - нескольких лет) при условии, что различные фурункулы имеют абсолютно разные стадии развития, что приводит к периодическому появлению все новых элементов.
В целом общее состояние больного, у которого наблюдаются одиночные фурункулы, не страдает, тогда как при множественных фурункулах присутствуют следующие симптомы:
- лихорадка,
- общее недомогание,
- частые головные боли,
- лейкоцитоз,
- увеличение СОЭ.
Особого внимания и незамедлительного лечения требуют больные с локализацией фурункулов на кожном покрове лица, губ, носа. Дело в том, что у них возможно развитие следующих заболеваний: тромбофлебита лицевых вен, одного из видов менингита, сепсиса, септикопиемии с формированием многочисленных абсцессов в разных органах и тканях, а это, в свою очередь, может привести к летальному исходу.

Карбункул
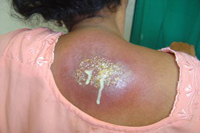
Это гнойное и некротическое воспаление одновременно нескольких волосяных фолликулов, сопровождающееся скоплением в тканях клеточных элементов, в которых содержится примесь крови и лимфы. Размеры карбункула намного больше, чем размеры фурункула: так, карбункул может достигать в диаметре порядка 5 – 10 см.
Инфильтрат багрово-синего (практически черного) цвета, отличающийся плотностью и болезненностью, медленно (на протяжении двух недель) размягчается, следствие чего образуется несколько свищевых отверстий (именно через них происходит выделение жидкого кровянистого гноя). На дне образовавшей обширной язвы можно увидеть множественные некротические стержни, которые, отторгаясь, приводят к возникновению широкого и глубокого дефекта. Язва со временем заживает, но после нее остается обширный втянутый рубец.
Процесс сопровождается:
- повышением температуры до 40 – 41 градуса,
- выраженными болевыми ощущениями в очаге,
- интоксикацией организма,
- септическими осложнениями.

Гидраденит
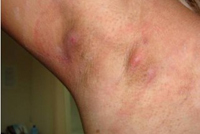
Это серьезное гнойное воспаление потовых желез, находящихся под мышками, а также в паху. Данный вид пиодермии вызван стафилококками, поступающими в железы непосредственно через их проток, через небольшие травмы кожи. Болезнь развивается медленно, образуется после периода полового созревания у мужчин и женщин в равной степени.
Процесс локализуется именно в подмышечных впадинах, хотя распространены случаи воспаления возле сосков молочных желез, вблизи заднего прохода, то есть в тех зонах, где у половозрелых людей находятся железы, вырабатывающие пот.
Образование гидраденита характеризуется появлением болезненного узла величиной с горошину в самой толще кожи. Через несколько дней уплотнение увеличивается в диаметре до 2 см, приобретая багрово-красный цвет. Вместе с этим около главного инфильтрата появляется несколько холмообразных узлов, достаточно быстро спаивающихся в уплотненный болезненный конгломерат. В таких случаях и отечность, и инфильтрация существенно увеличиваются, тогда как узлы нагнаиваются, вскрываясь перфорационным отверстием (именно из него и выделяется гнойное сметанообразное отделяемое). Созревание гидраденита характеризуется лихорадочным состоянием, болевым синдромом, недомоганием. Рубцевание осуществляется через десять дней.

Стрептококковые пиодермии
Эта группа пиодермий встречается в основном у женщин и маленьких детей. Первичный морфологический элемент – это, прежде всего, пузырь, имеющий вялую тонкую покрышку и серозное содержимое (гной). Поверхностная пустула расположена в границах эпидермиса, для нее характерен периферический рост и отсутствие стойкого следа. В случае, когда дно пустулы не некротизируется (что происходит при переходе ее в эктиму), формирующаяся на ее месте эрозия крайне быстро эпителизируется.Следует отметить, что при глубоких стрептококковых пиодермиях пузыри образуются в эпидермисе, дерме, а также в подкожной клетчатке, вследствие чего после их заживления формируются не только рубцы, но и рубцовая атрофия. В процессе длительного течения глубоких пиодермий могут образоваться пиоаллергиды, представляющие собой вторичные аллергические поражения, проявляющиеся различными высыпаниями.

Импетиго стрептококковое
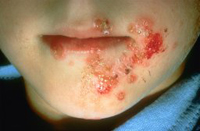
Это высококонтагиозная болезнь, которая возникает чаще всего у представительниц слабого пола и детей с нежной кожей и тонким роговым слоем. Импетиго – это поверхностный нефолликулярный пузырный компонент, который наполнен серозно-гнойным содержимым.
Отметим, что поверхность самого пузыря ненапряженная, отличается вялостью. По краям фликтены может наблюдаться незначительный бордюр отечного и гиперемированного характера, который свидетельствует о тенденции роста. Процесс быстро распространяется из-за переноса бактерий. Размеры фликтены варьируются в пределах 2 – 10 мм. Локализация – лицо, редко поражается кожа туловища, рук и ног.
Перечислим разновидности стрептококкового импетиго:
- щелевидное – образуется в кожных складках (так называемая стрептококковая заеда),
- буллезное – характеризуется большими размерами фликтены,
- кольцевидное – формируется в ходе выраженного центробежного роста очага: так, в центре кожный покров уже эпителизируется, тогда как вокруг сохраняются пузыри,
- сифилоподобное – фликтена напоминает сифилитические папулы, локализуясь в зоне гениталий, ягодиц,
- панариций – поражение задних валиков ногтей.

Простой лишай лица
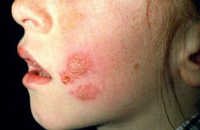
Этот вид пиодермии относится к атипичной форме. Зачастую встречается у детей, активизируясь весной либо осенью. В детском коллективе болезнь может носить эпидемический характер.
Формированию простого лишая способствуют следующие факторы:
- несоблюдение элементарных правил гигиены,
- недостаточное высушивание кожного покрова после мытья.
Так, на кожном покрове щек, подбородка, носа (в редких случаях поражается туловище) появляются круглые либо овальные участки шелушения, имеющие белый цвет. В некоторых случаях участки сливаются, тем самым образуя крупнофестончатые очаги. Зачастую рядом с разрешающимися очагами отмечаются новые. Пораженные участки могут чесаться. Под воздействием солнечных лучей болезнь может пройти, при этом кожа на пораженных участках загорает слабее, что провоцирует вторичную лейкодерму (нарушение пигментации кожи). Лечение проводится врачом-дерматологом амбулаторно.

Эктима вульгарная
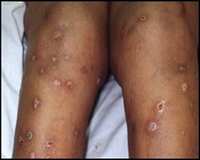
Язвенная и достаточно глубокая форма стрептодермии, начинающаяся с образования фликтены либо глубокой эпидермальной пустулы, которая быстро подсыхает, превращаясь в корку, под которой в глубине и происходит формирование язвенного дефекта. Корка может быть устрицеобразной (сильно выраженной) или резко приподниматься над поверхностью.
Сам язвенный дефект обладает:
- округлой или же овальной формой,
- отечными краями,
- кровоточащим дном с вялыми грануляциями и слизистым, гнойным отделяемым,
- болезненностью.
На протяжении длительного времени (может пройти несколько месяцев) осуществляется очищение эктимы от гноя и заживание ее глубоким рубцом. В ходе неблагоприятного течения заболевания возможна гангренизация в зоне язвы или же обширный распад всех подлежащих тканей, включая кости. В последнем случае речь идет про проникающую либо сверлящую эктиму. Наиболее распространенной локализацией эктим является кожа голеней, при этом элементы эктим в основном единичны. Намного реже эктимы могут формироваться на ягодицах, бедрах или на туловище.

Целлюлит

Это глубокое воспаление, при котором поражается не только кожа, но и подкожная клетчатка. Характеризуется наличием эритемы, отеком тканей, болевым синдромом. Целлюлит чаще всего спровоцирован стрептококками группы А, к которым присоединяется золотистый стафилококк. Локализация патологического процесса в основном наблюдается на ногах, хотя могут поражаться иные участки кожи.
Данный вид пиодермии может быть вызван следующими факторами:
- травмами,
- изъязвлениями кожи,
- микозом стоп,
- дерматитом,
- отеком разной этиологии.
Эритема отличается плотностью и болезненностью, ощущающейся в ходе пальпации, имеет размытые края и разлитый островоспалительный характер. Размеры ее бывают различными: малыми (например, целлюлит пальца) либо обширными, которые захватывают все плечо либо ягодицу (например, целлюлит послеинъекционный). Для этого заболевания характерны довольно крупные отечные бляшки с округлыми очертаниями, но нечеткими границами. Так, на их поверхности формируются пузыри или фликтены с горячей на ощупь поверхностью. Такие образования напоминают «кожуру апельсина».
Многие больные не жалуются на ухудшение здоровья, хотя у них могут проявляться следующие изменения:
- лихорадка,
- озноб,
- сильные головные боли,
- лейкоцитоз (сдвиг влево),
- увеличение СОЭ.
Кстати, целлюлит – это маска определенных оппортунистических инфекций у людей с ВИЧ-инфекцией. Кроме того, бляшечные высыпания, сопровождающиеся отеком нижних конечностей, тоже можно рассматривать в качестве целлюлита, особенно это касается темнокожих пациентов.

Рожа
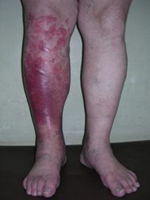
Представляет собой острую воспалительную форму целлюлита, при которой в патологический процесс вовлекается лимфатическая ткань (именно в ней и происходит размножение возбудителя). Отличается это заболевание более поверхностным характером самого процесса, не говоря уже про наиболее ясную демаркацию краевой зоны от непораженного окружающего кожного покрова. Локализация болезни - нижние конечности, лицо, уши (вернее, ушные раковины).
Самым распространенным местом локализации рожи являются нижние конечности. Эта форма целлюлита обычно возникает у людей старше 50 лет.
Симптоматика:
- недомогание,
- головная боль,
- высокая температура (39 – 40 градусов),
- появление в зоне поражения ощущения жжения и боли,
- возникновение на коже покраснения, превращающегося всего лишь за несколько часов в очень яркую эритему с отечностью и инфильтрацией кожи, при этом эритема имеет четкие неровные контуры (или «языки пламени»),
- нейтрофильный лейкоцитоз (сдвиг влево),
- токсическая зернистость лейкоцитов,
- увеличенное СОЭ.
Пораженная кожа напряжена и горяча на ощупь. Надо сказать, что на фоне эритемы появляются пузыри с так называемым геморрагическим содержимым. При рецидивирующем течении заболевания возможно формирование очага стрептококковой инфекции в хронической форме, что приводит в дальнейшем к развитию фиброза, а также элефантиаза (или слоновости).

Сухая стрептодермия
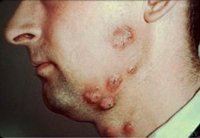
Этот вид возникает в основном у детей, а также подростков. К тому же в зоне риска оказываются люди, посещающие бассейн, поскольку у них наблюдается сдвиг рН кожи непосредственно в щелочную среду. Болезнь может приобретать часто возникающий характер в различных детских коллективах, особенно весной.
Проявляется этот вид пиодермии образованием на кожном покрове разгибательных поверхностей конечностей одного или же нескольких розово-красных пятен, которые покрыты белесоватыми мелкими муковидными чешуйками. Пятна имеют диаметр порядка 3 – 4 см, причем склонны к так называемому периферическому росту. Больные испытывают незначительный зуд, сухость кожи непосредственно в очагах поражения, наличие косметического дефекта. По окончании процесса (особенно после принятия солнечных ванн) фиксируются вторичные депигментированные пятна. Для заболевания характерно хроническое, очень вялое и рецидивирующее течение.

Смешанные пиодермии
Это группа кожных заболеваний, вызванных одновременно бактериями двух типов: Streptococcus и Staphylococcus.
Импетиго вульгарное (или смешанное)
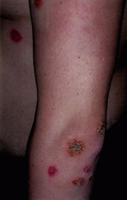
Заболевание отличается высокой контагиозностью (особенно если речь идет о детских коллективах). Клиника характеризуется проявлениями, которые присущи импетиго стрептококковому, остиофолликулитам, а также фолликулитам. Так, на воспаленном и гиперемированном участке кожи появляются фликтены, остиофолликулиты и, соответственно, фолликулиты, которые окружены венчиком гиперемии. В ходе развития патологического процесса на кожном покрове появляются эрозии округлой, но при этом неправильной формы, характеризующиеся розово-красным дном, которое немного кровоточит. Кроме того, образуются толстые, грубые корки соломенно-желтого цвета.
Важно то, что очаги вульгарного импетиго предрасположены к периферическому росту, при этом могут сливаться, захватывая существенные участки кожи, тем самым приобретая диссеминированный характер. В подобных случаях наблюдается болезненное увеличение лимфоузлов, повышение СОЭ, лейкоцитоз. Так, локализация заболевания – кожа лица и открытые участки рук и ног. Чаще всего прогноз заболевания благоприятный: так, на седьмой день корки отторгаются, оставляя после себя вторичное и немного шелушащееся пятно, бесследно исчезающее впоследствии. При тяжелых случаях вполне возможно развитие острого нефрита.

Хроническая язвенно-вегетирующая
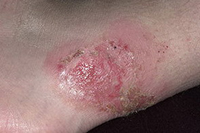
Этот вид пиодермии может постигнуть человека в любом возрасте, но чаще диагностируется у лиц, возраст которых находится в пределах 40 – 60 лет.
Среди причин, способствующих заболеванию, выделяются следующие:
- тяжелые иммунодефицитные состояния, которые связаны с сопутствующими болезнями,
- язвенный колит,
- различные злокачественные опухоли,
- лимфомы,
- алкоголизм и наркомания.
Клиническая картина заболевания начинается с развития на месте пустул или же фолликулитов изъязвленных бляшек, отличающихся синевато-красным цветом и мягкой консистенцией. Бляшки резко отграничены от расположенной рядом здоровой кожи, они имеют неправильную округлую либо овальную форму. Поверхность бляшек может быть изъязвлена полностью или же частично, при этом кожный покров вокруг язв воспален, на нем различаются фолликулярные и нефолликулярные поверхностные пустулы, которые местами сливаются в сплошные участки поражения, покрывающиеся гнойной коркой, из-под которой отделяется серозный гнойный экссудат. Часто вокруг язвенного образования образуется застойный розовый венчик. Надо сказать, что процесс распространяется, захватывая чистые участки кожи, при этом наблюдается болезненность, ограничения движений в пораженной конечности. Развитие и течение данного вида пиодермии довольно длительное, сопровождается стадиями затухания и обострения, во время которых возможно появление новых язв.

Гангренозная
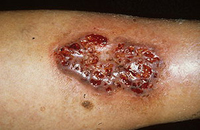
Первым признаком гангренозной пиодермии являются небольшие красные пятна, напоминающие укусы красных муравьев. Впоследствии пятна расширяются, образуя болезненные открытые раны, отличающиеся красно-фиолетовыми границами. Еще один симптом – это ломота костей, не говоря уже про болевой синдром в связках. Места локализации язв – ноги, хотя зафиксированы случаи развития их и на других участках тела.
До сих пор не установлены причины образования этого заболевания, которое может быть связано с нарушениями работы иммунной системы. Порядка половины людей с такой пиодермией страдают хронической формой заболевания.

Шанкриформная
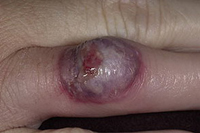
Заболевание проявляется в основном на половых органах (их наружных частях), на красной окантовке губ, на слизистой рта. Так, на языке образуется пузырек, после вскрытия которого формируется эрозия либо язва, диаметр которой равен 2 см. Язва имеет круглую форму или овальную, характеризуется наличием уплотнения у основания (по своему виду напоминает твердый шанкр, присущий сифилису).
Отделяемое несущественное, часто ссыхается в корку. В отделяемом обнаруживаются не только стрептококки, но и стафилококки. При этом региональные лимфоузлы увеличены. Следует отметить, что после разрешения пузырька, часто остается поверхностный рубчик.

Угри молниеносные
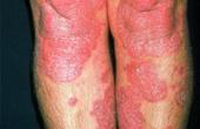
Это достаточно редкая и крайне тяжелая форма угревого заболевания, возникающая в основном у юношей, возраст которых варьируется в пределах 13 - 18 лет. Болезнь характеризуется резким началом, образованием язвенно-некротических элементов непосредственно на туловище.
Клиническая картина:
- повышение температуры свыше 38 градусов,
- ухудшение общего состояния,
- возникновение артралгии,
- сильнейшие мышечные боли,
- боли в области живота,
- снижение массы тела (вплоть до анорексии),
- лейкоцитоз,
- повышение СОЭ,
- снижение гемоглобина.
У некоторых больных наблюдаются остеолитические процессы именно в костях. Отметим, что на кожном покрове спины, груди, на боковых поверхностях шеи и даже плеч образуются, во-первых, пустулезные высыпания, во-вторых, множественные папулезные элементы, которые быстро изъязвляются. В свою очередь, на лице высыпания отсутствуют, тогда как заживление очагов поражения чаще всего сопровождается формированием большого количества рубцов.

Гангрена полового члена и мошонки
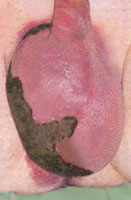
Данный вид пиодермии еще называется молниеносной гангреной Фурнье и характеризуется внезапным отеком полового члена, включая мошонку, сопровождающимся повышением температуры тела. Через двое – трое суток образуются очаги поверхностного некроза, который захватывает всю поверхность и полового члена, и, соответственно, мошонки. Это очень тяжелое заболевание, смертность при котором раньше составляла около 30%.
Заболевание начинается внезапно с отека полового члена и самой мошонки, при этом больного лихорадит (температура повышается вплоть до 39 - 40 градусов), он чувствует общее недомогание. Через две недели развивается поверхностный некроз. Несмотря на прописанные антибиотики, гангрена прогрессирует на протяжении еще трех недель, вызывая деструкцию тканей. Болевой синдром слабо либо средне выражен. Яички не вовлечены в процесс из-за растяжимости кожи мошонки, а также благодаря фиброзным оболочкам, которые надежно защищают яички.
Если говорить о женщинах, то у них патологический процесс локализуется на малых половых губах либо в зоне клитора, переходя на промежность (в редких случаях заболевание распространяется на лобок или бедра).
И у женщин, и у мужчин прогноз всегда серьезный, причем зависит от своевременного, а, главное, грамотного лечения.

Вегетирующий пиостоматит
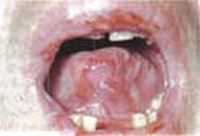
Воспаление слизистой оболочки ротовой полости, характеризующееся появлением мелких вегетаций, содержащих гнойное отделяемое, напоминающее парный абсцесс. Этому виду гнойного стоматита присущи множественные гнойные элементы, которые трансформируются в язвы, а также эрозии, обладающие неровным, бугристым дном и такими же краями. Слизистая оболочка рта красная и отечная.
Образовавшиеся пустулы быстро вскрываются, вследствие чего образуются множественные язвы, которые могут оставлять после себя рубцы.

 Печать
Печать
Комментировать или поделиться опытом: