Общие сведения
Тромбофлебит представляет собой сосудистое заболевание, при котором сильно повышается проницаемость стенок сосудов, сгустки крови закупоривают вены, и развивается воспаление. Такие сгустки крови называются тромбами, они закрывают просвет вены. Поначалу эта болезнь проявляется только как исключительно косметическая проблема: расширяются сосуды, появляется синий оттенок вен, и выглядит все это не очень красиво. С течением времени, эти изменения могут привести к серьезной угрозе здоровью человека.Чаще всего, тромбофлебит затрагивает нижние конечности (ноги). Хотя, на самом деле, заболевание может локализироваться в любых зонах, где проходят вены. Так, оно может проявиться в малом тазу, в бедренной вене. Иногда встречаются поражения полых вен (главные вены большого круга обращения) и печеночных вен (внутри органа), а также воротной вены (во внутрибрюшной части тела, она снабжает кровью все внутренние органы). Фактически, в 90 – 95% случаев, тромбофлебит встречается именно на ногах. Очень часто эта болезнь возникает в результате осложнения варикозного расширения вен.
Обычно, заболевание развивается в результате осложнения после перенесенного инфекционного заболевания или при переносе воспалительного процесса из ран и язв на стенки вен. Бывает, что тромбофлебит развивается после осложненных родов у женщин. Огромное значение для развития болезни имеет повышенная свертываемость крови, замедленная скорость тока крови и болезненные изменения в стенках вен. Кроме того, на это оказывает влияние состояние иммунитета организма (сниженная реактивность) и нарушение целостности стенок сосудов.
Стенки кровеносных сосудов могут повреждаться различными путями. Так, различают структурные повреждения. К ним относятся травма, инфекция и отравление. Повреждения могут быть функциональными. Примером может служить стресс – выделяется адреналин, и запускается процесс образования тромба. Степень свертываемости крови зависит от различных факторов, результатом чего становится нарушение в функциональном состоянии всей кровеносной системы. В результате, происходят различные патологические процессы: например, при спазме артерий и расширении вен происходит сбой в процессе кровотока, и кровь застаивается. Эти процессы также способствуют образованию тромбов. Все перечисленные процессы, чаще всего, наступают, на фоне травмы, старения организма, излишнего веса, аллергии и расстройств сердечно-сосудистой системы.
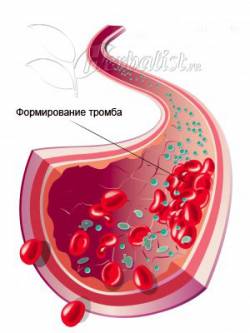
Во всем этом довольно сложно разобраться. Но это сделать нужно. Так как шутить с этим заболеванием нельзя. Нужно уметь вовремя определить начальную стадию тромбофлебита, чтобы обезопасить свое здоровье. Вкратце рассмотрим, как именно происходит развитие тромба. Итак, тромб образуется в несколько этапов:
- Повреждается стенка кровеносного сосуда. Организм активно начинает бороться с повреждением, пытаясь его восстановить (происходит местная активизация гомеостаза – процесса поддержания нормальной для жизни среды в организме);
- Тромбоциты активно устремляются к поврежденному месту;
- В результате, происходит повышенная концентрация тромбоцитов в этом участке;
- Организм образует специальный фермент тромбин. Он превращает белок плазмы крови (фибриноген) в другое вещество – нерастворимый белок (фибрин), в котором клетки крови (эритроциты, тромбоциты и лейкоциты) не могут нормально двигаться, они задерживаются в этом поврежденном участке. Место их скопления и есть тромб;
- Когда тромб образовался, он начинает активно сокращаться (ретракция тромба). В результате, он становится плотным и перекрывает вену.
Это заболевание отличается особым коварством: при неправильном лечении или вообще при его отсутствии, оно может привести к серьезным осложнениям (инвалидность и даже смерть). Особая опасность деятельности тромбов кроется в том, что они способны передвигаться по кровеносным сосудам. В ходе своего движения они могут просто перекрыть сосуд (частично либо полностью). К тому же, место, где расположен тромб, очень сложно определить. Наиболее опасными вариантами считается тромбофлебит лица, при нем воспаление часто распространяется на вены головного мозга. Воспаление в тазовых венах нередко поражает печень.
Для данного заболевания характерно наличие рецидивов. Возникая однажды, тромбофлебит, если борьба с ним не производится, будет повторяться на протяжении жизни, постепенно усиливаясь и распространяясь. При правильном и своевременном лечении, воспалительный процесс можно остановить. Тромб иногда рассасывается, прорастая соединительными тканями. Но просвет в вене, как правило, не может восстановиться. В результате, вена оказывается пустой, отток крови происходит через другие, здоровые вены.

Классификация
По характеру течения, заболевание может выступать в нескольких формах:- Острая (патологический процесс длится сроком до 1 месяца);
- Подострая (клинические проявления наблюдаются на протяжении 1-го – 2-ух месяцев);
- Хроническая (постоянный патологический процесс в венах после перенесенной острой формы заболевания, развивается на 2-ой – 3-ий месяц).
Хроническое течение заболевания отмечается периодическими обострениями (рецидивы). Самым серьезным осложнением хронического тромбофлебита является отрыв тромба или его части, в связи, с чем он может попасть в легочную артерию. Тогда происходит закупорка сосудов, развивается тромбоэмболическая болезнь.
По степени и характеру воспаления, тромбофлебит может быть:
- Гнойный (септический);
- Негнойный.
Тромб может стать причиной местного гнойного воспаления, при этом образуются один или несколько гнойников. В результате такого гнойного процесса, воспаление распространяется с током крови по всему организму (сепсис).
По степени локализации воспалительного процесса, выделяю две основные формы:
- Воспаление поверхностных вен;
- Воспаление глубоких вен.
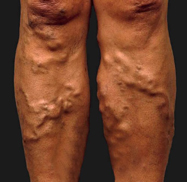
Тромбофлебит поверхностных вен обычно наблюдается при варикозном расширении вен. На конечностях образуются уплотнения по ходу вен (болезненные участки), кожа в этих метах краснеет. Такая форма заболевания, в остром течении, характеризуется, обычно, поражением большой подкожной вены. По ее ходу наблюдается острая боль тянущего характера.
При заболевании глубоких вен происходит отек конечностей, это объясняется резким нарушением оттока крови от вен.
В зависимости от расположения воспаленного участка выделяют следующие виды тромбофлебита:
- Нижних конечностей;
- Верхних конечностей;
- Сосудов внутренних органов;
- Артерий.
Самым распространенным и наиболее опасным видом данного заболевания является острый тромбофлебит глубоких вен ног (нижних конечностей).
Выделяют также восходящий вид заболевания, при котором воспаление, начавшись однажды, постепенно распространяется на более крупные вены. Кроме того, существуют понятия рецидивирующего и мигрирующего тромбофлебита. Рецидивирующий тип заболевания – ситуация, когда болезнь, периодически обостряясь, переходит в хроническую форму, с постоянным наличием рецидивов. Характерной особенностью мигрирующей формы заболевания является то, что воспаление активно распространяется на верхние конечности и другие части тела (туловище). По статистике, такая форма тромбофлебита часто бывает связана с бессимптомным развитием рака. Поэтому, при лечении, особое внимание нужно уделить диагностике на наличие онкологии.

Характерные симптомы
Итак, какие же признаки характерны для такого заболевания? Как уже стало известно, острая форма тромбофлебита – время, когда его нужно распознать и принимать экстренные меры. Поэтому, рассмотрим основные симптомы острого тромбофлебита.
Начнем с поражения поверхностных вен. Для этого заболевания характерны следующие признаки:
- Заметные проявления расширения вены;
- Внезапная острая боль по ходу подкожной вены;
- Повышение температуры тела (до 38 градусов);
- Небольшой отек вокруг вены;
- Красные полосы по ходу воспаленной вены;
- На ощупь – плотное уплотнение с тянущей болью;
- Увеличение паховых лимфатических узлов.
Такие признаки обычно сопровождают больного примерно 20 – 25 дней, при условии лечения. К этому времени воспалительный процесс приостанавливается. Важно помнить о том, что одним таким приступом заболевание не закончится, оно будет развиваться дальше, перейдя в рецидивирующую форму. Обострения могут возникать все чаще. Если больной слишком поздно обратился к врачу, или лечение отсутствует вообще, вполне возможно образование нагноения. В результате может развиться абсцесс (гнойное воспаление в определенной зоне) или флегмона (острое гнойное воспаление клеточного пространства, без четкой границы).
Процесс течения тромбофлебита глубоких вен зависит от того, насколько поражены вены (по протяженности) и от общего количества воспаленных вен. При воспалении глубоких вен наблюдаются такие симптомы:
- Появление болей в зоне икроножной мышцы;
- Усиление такой боли по мере распространения воспаления по ноге;
- В голени ноги возникает распирающее чувство: кожа и вены как будто хотят лопнуть;
- Кожа ноги – блестящая, бледная и напряженная;
- Общая слабость;
- Повышение температуры тела (до 39 – 40 градусов);
- Озноб, лихорадка;
- Отек нижней части голени (на ощупь - она горячая);
- Затем - отек всей ноги, напряжение в ней (она становится более холодной);
- Острая мышечная боль по ходу вены;
- Боль в мышцах при надавливании (только спереди и сзади, при надавливании сбоку – боли нет);
- Видимое расширение поверхностных вен на ногах, бедрах и животе (примерно на 3-и сутки);
- Невозможно вытянуть ногу.
Эта форма заболевания, как уже отмечалось, считается наиболее опасной. Обычно, развитие его происходит внезапно, даже в течение нескольких часов. Наличие острых симптомов обычно продолжается 20 – 25 дней. Когда острая стадия проходит, как правило, болезнь переходит в хроническую форму. Обычно, происходит закупорка вен, в связи, с чем затрудняется отток крови из ноги, образуется стойкий отек. Нарушение оттока крови по глубоким венам часто приводит к варикозному расширению поверхностных вен в ногах.
Когда заболевание переходит в хроническую форму (поражение как поверхностных, так и глубоких вен), период его течения составляет от нескольких месяцев до года и более.
Острое воспаление бедренной вены может проявляться по-разному. Во-первых, возможно возникновение заболевания в этой вене еще до того момента, пока в нее не попала глубокая вена бедра. В этом случае, тромбофлебит возник давно, но не проявлялся (скрытая форма). Характерных признаков заболевание не подает в связи с тем, что нормальный отток крови происходит через небольшие окружающие вены. Человек может отмечать лишь несильные ноющие боли во внутренней части бедра (иногда их списывают на боль мышц от физической нагрузки) и расширение подкожных вен на этих участках тела.
Второй вариант заболевания – поражение бедренной вены на участке, расположенном выше места впадения глубокой вены бедра. В таком случае симптомы заболевания отмечаются внезапностью:
- Сильный отек;
- Посинение всей ноги;
- Резкое ухудшение самочувствия;
- Повышение температуры тела.
Отечность начинает уменьшаться на 3-ий – 4-ый день после появления. Постепенное уменьшение отека связано с началом развития сети дополнительных вен (коллатеральных). Таким образом, отток крови становится возможным через эти вены. Одновременно, можно отметить появление расширения подкожных вен (сверху бедра).
Очень тяжелой разновидностью заболевания является тромбофлебит подвздошно-бедренного сегмента магистральной вены. Вначале могут быть отмечены несильные боли в пояснице, зоне крестца, внизу живота. Симптомы отмечаются в той части (левой или правой), которая соответствует зоне воспаленной ноги. Температура иногда незначительно повышается, ощущается слабость. Когда подвздошная вена воспалена сильно, возникают очень резкие боли в зоне паха, отекает вся конечность. Отек может перейти и на ягодичную область, половые органы, брюшную стенку. Места отеков вначале мягкие, а затем постепенно уплотняются. Кожа становится бледной, нередко с фиолетовым оттенком. Рисунок вен сильно выражен при этом. Температура повышается до 39 градусов. Больного беспокоят озноб, усталость, тошнота, иногда – рвота и понос.
Если имеет место мигрирующая форма тромбофлебита, поражению подвергаются, в большей мере, поверхностные вены ног и рук. Для начала этого заболевания характерно появление болезненных узелков по ходу вен. Кожа, расположенная над этими венами, краснеет и отекает (образуется припухлость). Такие изменения периодически возникают на различных участках: они возникают то на ногах, то на руках. Важно понять механизм заболевания, чтобы определить степень его опасности. На самом деле, не уже имеющиеся тромбы переходят на новые участки, а на этих участках образуются новые очаги воспаления (тромбы). То есть, постепенно тромбов становится все больше. Общее состояние человека особо не изменяется, чувствует он себя нормально. Потому и часто не обращает на такие изменения особого внимания, опасений такие процессы не вызывают, а зря… Такое заболевание, периодически обостряясь, длится годами. Чаще всего, встречается у мужчин. Нередко, вместе с этим, происходит дополнительное поражение артерий. При этом отмечается спазм в артериях (результатом служит резкая боль). Примером может являться развитие тромбофлебита после родов. Обычно, к этому приводит наличие у женщины другого заболевания, параметрита (воспаление тканей вокруг шейки матки). Из-за резкого нарушения оттока крови во время родов происходит сильный отек конечностей. И такой отек может остаться навсегда, при этом ноги болят, кожа на них очень бледная.
В целом, такое заболевание всегда сопровождается болезненностью и уплотнениями по ходу вен, болезненная тяжесть в конечностях. Человеку тяжело стоять, ходить. Особенно ноги устают к концу дня. У больного значительно повышаются вязкость и степень свертываемости крови. Хотя, для различных форм заболевания характерны свои особенности. Например, при негнойной форме болезни, связанной обычно с травмами или варикозным расширением вен, наряду с характерными проявлениями, температура не повышается, и состав крови остается нормальным. Гнойная же форма всегда сопровождается значительным повышением температуры (до 40 градусов), очень тяжелым самочувствием и изменением состава крови (превышение содержания лейкоцитов).

Возможные осложнения
Наиболее серьезным осложнением тромбофлебита нижних конечностей, несомненно, является отрыв тромба и его внедрение в легочную артерию. Это явление носит название ТЭЛА (тромбоэмболия легочной артерии). Как правило, при этом наступает мгновенная смерть.Довольно сложное осложнение – развитие гангрены (омертвение) нижних конечностей. Это происходит по причине застаивания крови в венах и, в связи с этим, скопления в тканях большого количества жидкости. Нога больного при этом увеличивается примерно в 2 - 3 раза. Причиной служит сдавливание артерий и нарушение нормального кровообращения в них. Такой процесс может длиться долго, но как только в организм попадает инфекция, развивается воспаление, и развивается процесс гниения, избежать гангрены практически невозможно.
Гнойная форма тромбофлебита также очень опасна последствиями. При этом происходит гнойное расплавление сосудов, пораженных воспалением. Формируются глубокие абсцессы, которые, в свою очередь, могут привести к заражению других жизненно важных органов. Известны даже смертельные случаи именно по этой причине.
Наиболее часто, на практике, примером негативного последствия после перенесенного заболевания является посттромбофлебитический синдром. Такой синдром возникает при отсутствии лечения острой формы заболевания. Проявляется он следующими симптомами:
- Распирающая боль в ногах;
- Постоянное чувство тяжести в голени;
- Отек стопы и голени;
- Появление варикозного расширения вен на ногах (иногда – и на животе).
Кожа на ногах становится очень тонкой, на ней прекращается рост волос (она становится совершенно гладкой). В складку собрать такую кожу становится просто невозможно. Когда происходит порез, ушиб или расчес кожи, на ней сразу возникает трофическая язва (она долго не заживает, покрывается гноем). Когда такая язва постепенно заживает, при малейшем раздражении, она снова появляется и воспаляется.
В любом случае, последствия после перенесенного тромбофлебита (даже если это произошло однажды), могут быть самыми серьезными. Шутить с этим заболеванием нельзя. При малейших признаках, указанных выше, следует немедленно обратиться к врачу.

Причины возникновения
Причины развития тромбофлебита разнообразны. Важнейшим фактором, от которого зависит угроза развития заболевания, считается здоровье организма, в целом. Так, при снижении иммунитета, длительных инфекционных процессах в организме, частых травмах и отсутствии своевременного лечения любых заболеваний, Вы становитесь более подверженными этому недугу.Человек много ходит, это может быть связано с его работой или активным образом жизни. Иногда, он замечает, что ноги стали наливаться, отекать. Становится тяжело ходить. Многие списывают такие явления на обычную усталость. А ведь эти симптомы могут указывать на начало варикозного расширения вен. Механизм развития данного заболевания прост: кровь застаивается в венах, стенки вен воспаляются, образуются сгустки крови и тромбы. Либо наоборот, процесс может протекать в обратном направлении: образуются тромбы, а после – воспаляются стенки вен. И постепенно происходит развитие заболевания, о котором идет речь, тромбофлебит. Если в этом процессе затрагиваются основные, магистральные вены организма, возникает серьезная угроза для жизни человека.
Конечно, просто так, без видимых причин, болезнь начаться не может. Итак, рассмотрим наиболее распространенные причины развития заболевания:
- Повышенная свертываемость крови;
- Замедленное движение (ток) крови;
- Сниженная реакция организма;
- Измененный состав крови;
- Гнойный процесс в организме;
- Травма (особенно, травмы вен и сосудов);
- Инфекционное заболевание;
- Ревматизм;
- Туберкулез;
- Аллергическое заболевание;
- Опухоль (злокачественное новообразование);
- Ожирение;
- Последствие хирургического вмешательства;
- Последствия родов;
- Нарушения в работе эндокринной и нервной системы.
Рассмотрим подробнее действие факторов, наиболее часто приводящих к заболеванию. Так, инфекционный процесс в организме играет существенную роль. Воспалительный процесс в вене может начаться в результате локальной инфекции в организме, как, впрочем, и инфекция может начать распространение вместе с током крови. Грипп, рожа, пневмония, скарлатина, фурункулез, тонзиллит – самые частые предвестники заболевания. Довольно часто инфекционный процесс вызывают аборты.
Ток крови замедляется, обычно, у людей с варикозным расширением вен, сердечными патологиями и у лежачих больных, инвалидов. То есть, в результате отсутствия нормальной физической активности происходит застой крови и нарушения в ее нормальном движении по организму.
Повышенная вязкость крови часто бывает спровоцирована некоторыми лекарствами (гормональные противозачаточные препараты, мочегонные и препараты для повышения потенции у мужчин). Необходимо отметить, что повышенная вязкость крови значительно увеличивает нагрузку на сердце, в связи, с чем оно быстрее изнашивается. Этот качественный признак крови зависит от уровня антиоксидантной защиты организма, качества питания (особенно употребления большого количества соли), наличия вредных привычек (алкоголь, никотин) и др.
Нарушения в нормальном движении крови (кровотоке) бывают вызваны наличием других расстройств в работе органов (например, при слабой сердечной деятельности).
При наличии опухоли (как правило, это бывает неизвестно долго, когда заболевание протекает без симптомов), происходит сдавливание вены на протяжении долгого времени. Это также приводит к нарушению кровотока.
Иногда бывает, что при наличии раны на теле, в месте прохождения вены, происходит передача воспалительного процесса на саму стенку вены.
Казалось бы, какая связь может быть между состоянием наших вен и зубов? А она есть, и самая тесная. Так, наличие кариеса, особенно, когда не производится лечение, и процесс переходит в стадию пародонтита, пародонтоза и пульпита, это вполне может спровоцировать негативные изменения в составе крови и состоянии кровообращения.
Не стоит забывать, что тромбофлебит – не последняя проблема, к которой приводят вышеназванные факторы. Он также может повлечь за собой еще большие расстройства в организме. Так, данное заболевание может спровоцировать серьезные расстройства в работе печени и даже головного мозга.

Методы диагностики
Как правило, установить диагноз поверхностного тромбофлебита не составляет особой трудности. Ведь все вышеназванные признаки заболевания видны невооруженным глазом. Это относится к той ситуации, когда врач-хирург осматривает больного в момент острого или хронического течения заболевания.Затруднять постановку диагноза могут случаи, когда больной, переживший острую стадию болезни, обратился к врачу после этого. Когда острый период миновал (особенно, если это случилось впервые), видимые признаки могут отсутствовать. В этом случае, пациент должен максимально точно описать доктору (лучше, если это будет ангиохирург, специалист по сосудистым заболеваниям) свои симптомы в период кризиса, рассказать о своих опасениях и ощущениях в настоящее время. Очень важно не упустить момент, не дожидаясь следующего приступа. Врач может многого не заметить, не понять, возможно, он посчитает Ваши опасения признаками другого заболевания. Поэтому, именно на Вас лежит наибольшая ответственность за дальнейшее здоровье. Именно Вы должны вовремя обратиться к врачу со своими опасениями. Тогда ошибка в установлении диагноза будет исключена.
Сложно поддаются диагностике больные, кожа которых отличается наличием излишнего подкожного жира. Это относится, в первую очередь, к людям, больным ожирением. Довольно сложно также диагностировать начало заболевания при поражении глубоких вен, так как внешних признаков может не наблюдаться. Частыми бывают случаи, когда мигрирующую форму данного заболевания путают с другой болезнью, тромбангиитом. Это воспаление во внутренних оболочках артерий и вен (суживается просвет вен, могут образовываться тромбы, нарушается кровообращение), связанное, обычно, с курением.
Итак, наряду со сбором анамнеза, изучения жалоб больного, доктором обычно производится прощупывание (пальпация) тела, прослушивание пульса (движение артерий и сосудов). Врач должен измерить артериальное давление, прослушать сердце и легкие.
Больному назначаются следующие исследования:
- Электрокардиограмма сердца;
- Общий анализ крови и мочи;
- Биохимический анализ крови;
- Коагулограмма (определение свертываемости крови).
Если у врача есть сомнения, диагноз установить не удается или необходимо его уточнить, применяют некоторые дополнительные методы диагностики:
- УЗИ и доплер (проверка состояния сосудов и вен на УЗИ);
- Рентгеноконтрастная флебография (пациенту вводят специальное вещество, и при помощи рентгена наблюдают за его движением по венам);
- Функциональные пробы.

Способы лечения
При лечении данного заболевания необходимо, в первую очередь, определить его очаг, источник. Очень часто врачами устанавливаются неверные диагнозы, производится неправильное лечение. Организм атакуется огромным количеством препаратов, оказывающих негативное состояние на здоровье человека в целом. Поэтому, очень внимательно следует отнестись к выбору клиники и доктора.При возникновении болезненных симптомов, следует обратиться к хирургу. Идеальный вариант – найти более узкого специалиста, ангиохирурга. Основной задачей при назначении лечения является предотвращение осложнения и улучшение циркуляции крови в организме.
Лечение не осложненных форм болезни обычно проводят дома. После назначения соответствующего лечения, пациент должен соблюдать все предписания врача, находясь дома. Лежать при этом необязательно. Лучше вести привычный образ жизни, исключив лишь серьезные физические нагрузки. Постельный режим обычно прописывают, когда есть угроза отрыва тромба (если в прошлом у пациента был случай тромбоэмболии легочной артерии).
Если воспалительный процесс затронул область бедра, необходимо ложиться в больницу, чтобы избежать возможных осложнений. Лечение в условиях стационара обычно проводят в тех случаях, когда назначенный курс в течение 10 – 14 дней не принес никаких результатов. Тогда пациента размещают в больницу и проводят более активное лечение при помощи других лекарственных средств.
Правильно установленный очаг заболевания, принятие экстренных мер по его локализации, могут помочь избежать распространения тромбофлебита на остальные участки тела (особенно это касается тех случаев, когда поверхностная форма заболевания может перейти на глубокие вены). Огромная ответственность ложится на самого больного: на малейшие изменения в своем самочувствии необходимо срочно реагировать, аккуратно придерживаться всего комплекса назначенных препаратов и процедур.
Обычно, при лечении применяют консервативный комплекс. В борьбе с поверхностной формой болезни этого оказывается достаточно.
Используются при этом следующие способы:
- Эластичная повязка, чулки или колготки – компрессия (только по назначению доктора, применяют не во всех случаях; при использовании эластичной повязки на вены может произойти дополнительное перекрытие сосудов, и ситуация лишь ухудшится);
- Антибактериальная терапия (прием препаратов для снятия воспаления);
- Антикоагулянты (препараты для остановки процесса образования тромбов и разжижения крови, используют не всегда, так как она могут ухудшить свертываемость крови и вызвать кровотечение);
- Противовоспалительные нестероидные препараты (снимают боль и воспаление):
- Местные препараты (мази с гепарином (лиотон, гепатромбин) наносятся по несколько раз в день, они так же снимают отеки и боль).
Кроме того, больному может быть назначен курс физиотерапевтических процедур. Для этого применяют УВЧ, специальные ванны, душ Шарко, электрофорез с препаратами. Будьте внимательны, ведь массаж пораженных частей тела абсолютно противопоказан!
Когда установлено наличие тромба в просвете крупных вен, или при распространении воспалительного процесса выше трети бедра (при помощи флебографии и результатов УЗИ), назначают операцию.
Хирургическую операцию проводят под местным наркозом, иногда используют и общее обезболивание. Полностью удалять вену рекомендуется при прогрессировании заболевания (радикальный способ). В настоящее время такую операцию проводят крайне редко, только в самых тяжелых случаях. Дело в том, что эта операция отличается высокой степенью травматизма.
Удаление тромба при помощи операции представляет собой способ малоинвазивного лечения. В современных условиях активно применяют лазерную коагуляцию (лазер воздействует на тромб и стенку вены, происходит склеивание поврежденных сосудов, а кровь проходит по другим, здоровым венам).
Разновидностями оперативного вмешательства являются следующие способы:
- Склеротерапия (введение в вену специального вещества, склерозанта, который склеивает вену);
- Эндохирургия (в сосуд вводят специальный аппарат, эндоскоп; таким образом, удаляется тромб, устанавливается фильтр или происходит перевязка вены);
- Кава-фильтр (специальное устройство для внедрения в вену, для приостановки тромбов – мера временная);
- Тромбэктомия (введение катетера для извлечения тромба).

Профилактика

Как и при любом другом заболевании, основой его профилактики служит своевременное выявление и лечение. Чтобы не страдать от тромбофлебита, нужно своевременно распознать и излечить на начальной стадии варикозное расширение вен. Так, едва заметные венозные сеточки на ногах и тяжесть служат поводом срочно обратиться к врачу. Своевременное лечение может быстро избавиться от проблемы. То же самое касается своевременного лечения трофических язв и других заболеваний (инфекции, вирусы).
Ни в коем случае не начинайте самостоятельно лечиться. Ведь есть случаи, когда нельзя надевать эластичные повязки или использовать даже безобидные препараты.
Итак, понятно, что нужно быть здоровым, не допускать развития инфекционных и воспалительных процессов в организме. Но лишь этим ограничиться нельзя. Необходимо организовать такие условия (внешние и внутренние), при которых риск заболевания будет сведен к минимуму. Что касается внешних факторов, то для профилактики данного заболевания необходимо избегать загрязненного воздуха, курения, алкоголя, вредных условий труда.
Старайтесь не злоупотреблять лекарствами, ешьте меньше консервов, соли, полуфабрикатов. Обходите стороной кафе быстрого питания (фаст-фуд). Пейте воду, много воды. Разжижайте свою кровь. Не нужно заменять воду на кофе и чай, или, что еще хуже, газированные напитки. Ограничьте потребление животных жиров. Очень полезными для нормального кровообращения являются свекла, овес, шиповник. Чеснок вообще способен рассасывать тромбы. Натуральными коагулянтами считаются масла (оливковое, льняное, подсолнечное), какао, шоколад. Ешьте морскую рыбу, помидоры, клюкву, малину, смородину.
Что касается женщин, то им не стоит злоупотреблять слишком тугими колготками, перчатками, утяжками для уменьшения бедер и обувью на высоких каблуках. Вообще, ношение тесной и неудобной обуви очень негативно сказывается на здоровье ног.
И не нужно забывать о нормальной физической нагрузке. Не нужно лежать и сидеть,
нужно двигаться. Не позволяйте крови застаиваться.

Фитотерапия и народная медицина
Самостоятельно лечить такое заболевание очень опасно. Несомненно, существует много проверенных способов народного лечения, но использовать их нужно только, после того как Вы обсудите этот вопрос с врачом. Не стесняйтесь и расскажите ему о том, что Вы собираетесь принимать. Современные доктора вполне спокойно относятся к таким вещам. Не нужно скрывать своих планов, ведь действие некоторых компонентов может быть опасно в Вашей ситуации. Получив одобрение на применение народных способов лечения, Вы с легким сердцем приметесь за дело. А ведь, как известно, правильный настрой – это 50% успеха, особенно, если это связано со здоровьем.Не забывайте, что массаж конечностей в таких случаях делать нельзя, даже если для этого целители рекомендуют применять целебные масла и мази.
Ниже приведены наиболее распространенные рецепты народной медицины, которые люди давно применяют для борьбы с этим недугом:
- Аспирин. Даже традиционная медицина рекомендует принимать этот препарат для разжижения крови и профилактики возникновения тромбов. В первый месяц лечения нужно пить не более 0,5 таблетки в день. Лучше принимать его так: растереть таблетку в порошок и запить овсяным киселем (эффект от этого будет лучше, и стенки желудка будут при этом защищены). Дальше можно пить по 0,25 таблетки. После 3-х месяцев приема, нужно сделать перерыв на 1 месяц. Нельзя принимать аспирин ни в коем случае беременным женщинам;
- Натуральным источником аспирина является малина. Несколько ложек малинового варенья (лучше в свежем виде, с сахаром) приравниваются к 1 таблетке препарата;
- 200 грамм лука, по 100 грамм меда, чеснока, 50 грамм сока лимона смешиваем. Процеживаем и принимаем по 1 ч. л. во время каждого приема пищи, но не более 3-х раз в день. Хранить эту смесь нужно в холодильнике;
- Раствор морской соли (примерно 1 ст. л. на 1 литр воды) используют для примочек (повязок). Их нужно менять в течение дня 2 – 3 раза. Чтобы лучше снять боль, можно добавить в раствор новокаин;
- Прекрасный эффект дает применение в лечении мумие.
Способностью рассасывать сгустки крови и препятствовать склеиванию эритроцитов обладают такие растения:
- Полынь;
- Цикорий;
- Лещина;
- Медуница;
- Лабазник;
- Мелисса;
- Пустырник;
- Боярышник;
- Красный клевер;
- Трава вербены;
- Каланхоэ;
- Конский каштан;
- Донник;
- Крапива;
- Листья березы;
- Бессмертник;
- Шишки хмеля.

 Печать
Печать
Комментировать или поделиться опытом: