- Общие сведения
- Этиология и особенности патогенеза
- Причины развития оссифицирующего миозита
- Заболевания, провоцирующие образование и развитие миозита
- Симптоматика
- Гнойные миозиты
- Инфекционные негнойные миозиты
- Нейромиозит
- Полифибромиозит
- Оссифицирующий миозит
- Полимиозит
- Дерматомиозит
- Шейный миозит
- Миозит поясничных мышц
- Стадии
- Диагностика
- Традиционные методы лечения
- Народные методы лечения
- Тибетская медицина
- Массаж и ароматерапия
- Профилактика
- Первая помощь
- Осложнения
Общие сведения
Миозит представляет собой поражение мышц воспалительного, а также травматического либо токсического характера, которое образуется вследствие воздействия разных факторов. Проявляется поражение болью, мышечной слабостью, а в некоторых случаях и атрофией.Миозит – это воспаление одной или сразу нескольких скелетных мышц шеи, а также спины и грудной клетки. Когда в патологический процесс вовлекается большое количество мышц, речь идет о развитии полимиозита. Бывают случаи, когда поражается не только мышечная ткань, но и кожа. В этом случае болезнь носит название дерматомиозит.

Этиология и особенности патогенеза
Миозиту свойственна выраженная реакция соединительной ткани с образованием фиброза непосредственно в воспаленной мышце. Если говорить про оссифицирующий миозит, зачастую развивающийся в детском или юношеском возрасте у представителей сильного пола, то механизмом развития выступает, во-первых, прогрессирующий склероз именно межмышечной соединительной ткани, во-вторых, образование в ткани костных элементов, из-за чего поражаются и мышцы, и их оболочки, и сухожилия, и апоневрозы. Последние представляют собой широкие сухожильные пластинки, которые сформированы из плотных коллагеновых, а также эластических волокон. Основа механизма - аллергические реакции, в процессе которых образуются антитела к мышечной ткани.
Причины развития оссифицирующего миозита
- различные травмы и микротравмы,
- инфекции (зачастую ангина),
- массивная инсоляция,
- употребление некоторых медикаментов (к примеру, сульфаниламидов и антибиотиков).
Возбудители гнойных миозитов – это, прежде всего, представители кокковой флоры, не говоря уже про анаэробную инфекцию. Источник инфекции – воспалительные процессы в коже, в области женских половых органов, в придаточных пазухах носа или в среднем ухе. Кроме того, эта форма заболевания достаточно часто развивается при септикопиемии (типе сепсиса, для которого характерны выраженный токсикоз, высокая степень реактивности организма, полное отсутствие гнойных метастазов). Данный тип заболевания может быть следствием местного инфицирования, к примеру, при нарушении правил гигиены в ходе проведения различных медицинских манипуляций.
Инфекционные миозиты негнойного характера развиваются вследствие острых либо хронических заболеваний, среди которых:
- ОРВИ,
- туберкулез,
- ревматизм,
- бруцеллез (или мальтийская лихорадка),
- сифилис.
В свою очередь, вирус группы Коксаки приводит к развитию особенной формы негнойного инфекционного миозита – борнхольмской болезни, при которой происходит заражение вирусом герпетической ангины, вызывающим резкие приступы боли в самом центре нижней зоны грудной клетки, а также в верхней области брюшной полости. У больного наблюдается головная боль, повышение температуры, боли в горле и общее ухудшение самочувствия.

Заболевания, провоцирующие образование и развитие миозита
- грипп,
- хронический тонзиллит,
- паразитарные инфекции (трихинеллез, эхинококкоз),
- нарушение обмена веществ,
- подагра,
- переохлаждение,
- сахарный диабет.
Кроме того, эта болезнь часто диагностируется у скрипачей, пианистов, водителей и машинисток, то есть у той группы людей, профессия которых связана с перенапряжением какой-либо определенной группы мышц.
Факторы, провоцирующие развитие миозита, это эндокринные сдвиги в ходе беременности и родов, во время климактерического периода.

Симптоматика
Приведем основные симптомы миозита:- ноющие боли рук, а также ног и туловища, которые усиливаются при движении,
- прощупывание в мышцах плотных узелков или тяжей.
При открытой травме в рану может попасть инфекция, которая может привести к развитию гнойного миозита со следующими симптомами:
- повышением температуры,
- ознобом,
- покраснением кожного покрова над раной,
- постепенным усилением боли,
- заметным припуханием, а также уплотнением поврежденной мышцы.
Острый миозит образуется чаще всего достаточно неожиданно, причиной чему острые инфекции, перенесенные травмы, резкое мышечное напряжение. Хронический миозит – это исход острого миозита либо следствие какой-либо инфекции. В основном поражаются мышцы шеи, поясничного отдела, грудной клетки, не говоря уже про икроножные мышцы.
Для клинической картины миозита характерны локализированные боли, интенсивность которых постепенно нарастает. У больных может развиться так называемое защитное напряжение мышц, а также ограничение движений непосредственно в суставах. Болевой синдром приводит к мышечной слабости, а в редких случаях к атрофии (ослаблению либо уменьшению размеров мышц из-за продолжительной неподвижности).
Если говорить о миозите жевательных мышц челюсти, то в этом случае наблюдается судорожное сжатие мышц и их напряженность. Боль становится такой сильной, что человек не может ни жевать, ни даже разговаривать. При этом болезненность в уплотненных жевательных мышцах усиливается в состоянии покоя, ночью, а также при перемене погоды. Надо сказать, что в легких случаях боль проходит через несколько дней, но возможны частые рецидивы заболевания вследствие переохлаждения либо чрезмерного физического напряжения.

Гнойные миозиты
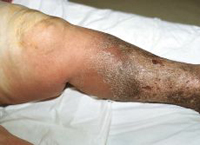
Заболевание характеризуется острым началом, а именно повышением температуры тела вплоть до 40 градусов, появлением симптомов интоксикации организма. Больной жалуется на сильные мышечные боли, которые быстро нарастают. Во время движения и при прощупывании болевой синдром существенно усиливается, что приводит к сокращению пораженных мышц.
В месте воспаления наблюдаются:
- отек мягких тканей,
- кожное покраснение,
- уплотнение.
По истечении нескольких дней с момента начала заболевания появляется флюктуация (наличие гноя, выпота или крови в замкнутой полости, имеющей эластичные стенки), при этом в процессе пункции выделяется гной.

Инфекционные негнойные миозиты
Клиническая картина этого типа миозита характеризуется наличием локальной боли, усиливающейся во время активных движений и при прощупывании, при этом отмечается резкая боль в месте прикрепления мышц. В ходе осмотра выявляется, во-первых, существенное мышечное напряжение, а также плотные болезненные образования, размер которых соответствует зерну проса, во-вторых, уплотнения, меняющие свою форму в процессе надавливания.В редких случаях в толще мышц прощупываются уплотнения, имеющие округлую или продолговатую форму. Кроме того, уплотнения отличаются студнеобразной консистенцией. Среди основных симптомов хотелось бы выделить повышенную чувствительность и выраженную мышечную слабость, являющуюся следствием болевого синдрома.
Особенность течения ревматического миозита – это, прежде всего, «летучесть» мышечных болей, усиливающихся при перемене погоды. Надо сказать, что при таких миозитах зачастую развивается умеренная гипотрофия, а вот атрофия им не свойственна.

Нейромиозит
Это заболевание мышц, а также периферических нервов, характеризующееся хроническим течением, сопровождающимся периодическими обострениями и сильно выраженным болевым синдромом. В мышечной ткани в ходе этой болезни развиваются различные дистрофические процессы. Причины образования нейромиозита - длительные физические перенапряжения и переохлаждение. Во время осмотра у больного отмечаются симптомы натяжения, при этом на электромиограмме обнаруживаются признаки денервации (разобщения органа либо тканей с нервной системой вследствие травмы).
Полифибромиозит
Это воспаление поперечнополосатых мышц, при котором происходит замещение мышечной ткани фиброзной, причем охватываются в разной степени и многие другие группы мышц.При этом заболевании наблюдаются спонтанные боли, а также болезненность в зонах прикрепления мышц. Сами сухожилия мышц утолщены, тогда как в них образуются и развиваются сокращения, что приводит к формированию контрактуры (ограничению нормальной подвижности в суставах).
При тяжелом течении прогрессирует замещение соединительной тканью мышц шеи, а также спины и даже плечевого пояса, что влечет за собой резкое ограничение двигательной активности и формирование различных патологических поз. В этом случае мышцы не могут расслабиться во время сна, причем не помогает даже общая анестезия.

Оссифицирующий миозит
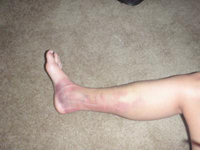
Этот вид заболевания возникает преимущественно из-за травм, ушибов, надрывов и разрывов мышц. Также известны случаи, когда оссифицирующий миозит развивался на почве повреждения ЦНС.
Костная ткань может формироваться за счет надкостницы либо внутримышечно, при этом клетки мезенхимы (зародышевой соединительной ткани) могут трансформироваться в те или иные ткани (все зависит от их функционального предназначения, а также характера раздражения). Так, в поврежденных участках, расположенных между мышечными пучками, формируется кость, приобретающая вид пластинки, причем пластинка может иметь различную форму, величину и плотность. Такие образования бывают одиночными либо множественными.
Следует отметить, что одиночные костные образования небольших размеров протекают бессимптомно. Только при диффузном поражении в своей завершающей стадии мышца приобретает твердость, бугристость, малоподвижность, но болезненность отсутствует. При периостальном происхождении костной ткани могут отмечаться экзостозоподобные разращения, расположенные вблизи начального либо конечного закрепления мышцы. В некоторых случаях такие участки бывают полностью окружены костной тканью.

Полимиозит
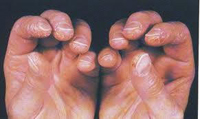
Это аутоиммунное заболевание, которое характеризуется диффузным воспалением мышц, при этом наблюдается нарастающая слабость и болезненность мышц шеи, гортани, дыхательных путей, проксимальных отделов, а также плечевого и тазового поясов.
Полимиозит чаще всего диагностируется у девочек, возраст которых варьируется в пределах 5 – 15 лет, а также у женщин в возрасте 50 - 60 лет.
Признаки тяжелого течения заболевания:
- острое начало,
- повышение температуры,
- появление локальных либо распространенных мышечных болей,
- стремительное нарастание мышечной слабости вплоть до тетраплегии (полного или же частичного паралича),
- поражение внутренних органов.
Признаки легкого течения заболевания:
- умеренный болевой синдром,
- незначительная мышечная слабость, наблюдающаяся в верхних зонах конечностей, в плечевом и тазовом поясах,
- затруднение при глотании,
- низкий тонус мышц пищевода,
- появление в мышцах уплотнений.
Основной симптом – это мышечная слабость. Так, сначала больному становится трудно подняться по лестнице, далее он не может без чьей-либо помощи встать со стула, в дальнейшем атрофируются мышцы шеи, вследствие чего больной не может держать голову вертикально. Последняя стадия - атрофия глотательных и жевательных мышц. Возможна атрофия мышц, которые участвуют в акте дыхания. В ряде случае полимиозит, сопровождаясь отечностью мышц, а также припухлостью суставов, провоцирует развитие артрита. Все перечисленные симптомы при вовремя начатом лечении проходят бесследно.

Дерматомиозит
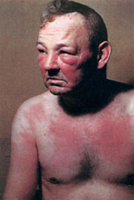
Это системное заболевание не только соединительной ткани, но и скелетной, а также гладкой мускулатуры со значительным нарушением ее двигательной способности, поражением кожных покровов (эритема) и внутренних органов.
Зачастую встречается у женщин молодого или среднего возраста. На сегодняшний день происхождение болезни точно не определено. Предполагается, что патология может быть спровоцирована вирусом или же генетическими факторами. Пусковые механизмы – это стресс, простудные заболевания, а также переохлаждение и перегрев.
Симптоматика:
- появление характерной красной или фиолетовой сыпи на верхних конечностях, на лице и в верхней части туловища,
- отечность век,
- слабость,
- озноб,
- резкое снижение массы тела,
- повышение температуры до 37,5 градусов.
Надо сказать, что самочувствие может ухудшаться стремительно или постепенно.
Дерматомиозиты имеют большое количество осложнений, среди которых наиболее распространенными являются:
- длительное сохранение дряблости и укорочения мышц,
- скопление солей кальция под кожным покровом, которое причиняет больному боль.

Шейный миозит

Одна из наиболее распространенных форм заболевания. Такая «популярность» объясняется тем фактом, что шея чаще остальных частей тела подвергается переохлаждению.
Основной симптом - тянущая, тупая боль, наблюдающаяся в области шеи и отдающая в затылок. Боль распространяется между лопатками и охватывает плечевой пояс.
В такой ситуации крайне важно дифференцировать болезнь от остеохондроза шейного позвонка, для чего проводятся рентгенологические исследования. Отметим, что при данном заболевании отсутствует дегенеративное поражение, поэтому подвижность позвонков сохраняется.

Миозит поясничных мышц
Этот вид болезни характеризуется ноющими болями в поясничном отделе. При этом мышцы уплотняются, наблюдаются болезненные ощущения при пальпации или растяжении. Больные, имеющие хронические инфекции и какие-либо нарушения, связанные с обменом веществ, зачастую испытывают боли в суставах.
Продолжительные и интенсивные боли в поясничном отделе требуют всестороннего, а, главное, тщательного медицинского обследования.

Стадии
Миозит может протекать в двух стадиях – острой и хронической. Как правило, именно острый миозит, оставленный без внимания и лечения, переходит в хронический, начиная впоследствии периодически беспокоить пациента, у которого боли усиливаются вследствие переохлаждения, изменений метеоусловий. Кроме того, боли появляются ночью, если больной долгое время спит в одной и той же позе.В хроническую стадию болезнь может перейти из-за инфекционного заболевания, при этом пациент может не догадываться о том, что организм поражен этой болезнью до тех пор, пока клинические проявления не станут слишком явными.
Причины развития острого миозита:
- последствия местного инфицирования мышц в ходе генерализованной острой инфекции,
- последствия травм и чрезмерного мышечного перенапряжения,
- переохлаждение.

Диагностика
Диагноз ставится на основании клинической картины, которая подтверждается дополнительными методами исследования. Так, при гнойном миозите общий анализ крови будет содержать отметку про увеличение количества лейкоцитов, а также про повышение СОЭ. С помощью посева гноя можно выделить возбудителя этой формы заболевания.Проведение электромиографии при диагностировании нейромиозита подтверждают и элементы денервации.
Для определения участков окостенения при дифференцировании оссифицирующего миозита проводится рентгенологическое исследование.
Если говорить о полимиозите, то при его диагностировании в ходе электромиограммы будут отмечены специфические изменения. Для тяжелого течения полимиозита характерно увеличение в крови числа лейкоцитов и нейтрофилов, а также увеличение СОЭ. Кроме того, в образце мышечной ткани будут определены некроз, фагоцитоз, атрофия, а также дегенерация мышечных волокон. И все это при наличии воспалительных образований и васкулитов (воспаления стенок кровеносных сосудов).
В свою очередь, дифференциальный диагноз проводится между следующими заболеваниями:
- разными формами миозита,
- спорадическими формами прогрессирующей мышечной дистрофии,
- спинальной амиотрофией – прогрессирующей потерей мышечной массы, которая сопровождается ослаблением данных мышц,
- мышечной формой саркоидоза – рецидивирующим воспалительным заболеванием с множественными клиническими проявлениями,
- гликогенозом - группой заболеваний, в процессе которых нарушается биосинтез гликогена, а также его утилизация,
- эндокринными миопатиями – группой наследственных, а также приобретенных заболеваний мышц, которые связаны со всевозможными метаболическими расстройствами.

Традиционные методы лечения
Лечение миозита должно быть патогенетическим и симптоматическим. В первую очередь необходимо определить причину болезни. Так, при миозите паразитарного характера назначаются антигельминтные средства, тогда как при инфекционном (или бактериальном) поражении показаны антибиотики. Если же причиной заболевания стали аутоиммунные нарушения, то назначаются глюкокортикоиды и иммуносупрессоры, которые принимаются длительными курсами.Глюкокортикоиды, влияющие на углеводный, а также белковый процессы обмена, наименее активны относительно водного и солевого обменов. Препараты этой группы способствуют накоплению гликогена непосредственно в печени, увеличивают уровень глюкозы в крови, повышая выделение азота в процессе мочеиспускания.
Иммуносупрессоры (или иммунодепрессанты) обладают мощнейшей иммунодепрессивной активностью, то есть подавляют имеющиеся защитные силы организма, тем самым удлиняя срок выживания тканей либо органов для пересадки, которые получены от донора.
При любом типе миозита назначаются анальгетики, а также противовоспалительные медикаментозные средства (диклофенак, нурофен, кетонал), употребляемые перорально (через рот) и парентерально (подкожно). К тому же при локальных миозитах эффективна терапия такими согревающими мазями как апизартрон, никофлекс, финалгон. Перечисленные препараты значительно улучшают трофику мышц, оказывая местно-раздражающее действие, способствуя уменьшению напряжения мышц, что ведет к снижению интенсивности болевых ощущений.
Если диагностирован острый миозит, пациенту показан щадящий постельный режим, не говоря уже про ограничение физических нагрузок. При повышении температуры следует принять жаропонижающее средство. Пораженный участок (шею, поясницу или голень) необходимо держать в тепле, причем в этом случае можно прибегнуть к помощи согревающих шерстяных повязок, ношение которых обеспечивает так называемое «сухое тепло».
При гнойном миозите следует незамедлительно обратиться к хирургу, который может назначить процедуру вскрытия очага инфекции с целью удаления гноя, после чего на больной участок будет наложена дренирующая повязка. В этом случае антибиотики будут использоваться и парентерально, и также место в виде мазей и порошков.
В ходе лечения миозита повсеместно применяются различные физиотерапевтические методы:
- массаж (исключением является гнойный миозит),
- лечебная физкультура,
- составление специальной диеты.
Так, прибегая к помощи массажиста, помните о том, что проникнуть вглубь достаточно плотной мышцы может лишь опытный специалист, которому Вы должны безоговорочно доверять, в квалификации которого Вы не сомневаетесь. В свою очередь, лечебная физкультура должна проводиться исключительно под наблюдением врача, который правильно распределит нагрузку на пораженные мышцы.
Нельзя не сказать и про электростимуляцию мышц и нервов, отлично восстанавливающую силу мышц, а также сократительную способность. К тому же этот метод лечения улучшает капиллярное кровоснабжение.

Народные методы лечения

При миозите облегчить болевой синдром и проявления заболевания помогут народные средства.
Несоленое свиное сало поможет снять боль. Для этого четыре части сала надо перетереть, добавив в полученную массу одну часть перетертого сушеного полевого хвоща. Полученная мазь втирается в больное место.
Хозяйственное мыло и белокочанная капуста также снимут болевой синдром. Намыливаем хозяйственным мылом два листа белокочанной капусты, после чего обильно посыпаем их питьевой содой и прикладываем к больному месту. Такой согревающий компресс необходимо сверху завязать шерстяным платком.
Лавровое масло поможет расслабить мышцы, снять боль в шее. Для приготовления рецепта понадобится аптечное лавровое масло и обычная теплая вода. Итак, 10 капель масла добавляем в один литр теплой воды. Смачиваем в полученном растворе полотенце, которое скатываем жгутом и прикладываем на затылок. Через 10 – 20 минут таких процедур боль в шее утихнет.
Картофель – отличное обезболивающее средство при миозите. Отварите порядка пяти картофелин в кожуре, после чего приложите их к больному месту, используя несколько слоев чистой ткани. Для максимально эффективного воздействия компресса на больное место необходимо предварительно размять картошку. Сверху компресс накрывается шерстяным шарфом. По мере того как будет остывать картофельная масса, надо будет убирать слои ткани. Когда температура картофеля сравняется с температурой тела, компресс убирается, больной участок растирается одеколоном и хорошо утепляется. Прогревание лучше проводить на ночь. Данную процедуру желательно повторять несколько вечеров подряд.
Лопух большой поможет снять воспаление, для чего потребуется шесть – семь свежих листьев лопуха, обваренных кипятком. Листья складываются стопкой, прикладываются к больному месту и накрываются сверху фланелевой тряпкой либо шерстяным платком.
Бодяга – это эффективное средство при простудном, а также травматическом миозите. Для приготовления мази растапливается чайная ложка сливочного масла и смешивается с четвертью чайной ложки бодяги. Полученная смесь втирается на ночь в больное место, завязываясь сверху фланелевой тряпкой. Учтите, что эту процедуру можно проводить не чаще, чем один раз в неделю, если не хотите получить кожное раздражение.
Масло ромашки поможет справиться с невралгиями и ревматическими болями. Рецепт лекарственного средства прост: берем свежее сливочное масло, которое на определенный промежуток времени оставляем для размягчения при комнатной температуре. Ромашку растираем до порошкообразного состояния. Полученный порошок смешиваем с мягким маслом в пропорции 1:4. Далее растираем до образования однородной массы. Хранится такая мазь в холодильнике, причем недолго. Перед применением массу надо чуть-чуть подогреть. Втирается мазь в больные зоны трижды в день.
Снять воспалительный процесс помогут рецепты, приведенные ниже.
Рецепт с адонисом
Одна чайная ложка сухой травы под названием адонис заливается стаканом кипятка. Полученная смесь настаивается в течение часа, для чего настой укутывается. Употребляется лекарство по одной столовой ложке трижды в день.
Рецепт с корой барбариса
Заливаем кору барбариса спиртом (70%) в пропорции 1:10, даем настояться в течение десяти дней в темном, но не прохладном месте. Пьется лекарство по 30 капель трижды в день.
Рецепт с корой ивы
Высушиваем измельченную кору ивы, заливаем водкой в пропорции 1:20, после чего кипятим на водяной бане около получаса. Далее смесь надо остудить и процедить. Принимается отвар по две столовые ложки четырежды в день.

Тибетская медицина
Эффективно, а, главное, абсолютно безопасно лечение миозита посредством методов тибетской медицины, преимущества которой неоспоримы:- отсутствие побочных эффектов,
- устранение локального воспалительного процесса,
- устранение мышечных болей,
- комплексное оздоровление организма (прежде всего, опорно-двигательного аппарата).
Следует отметить, что в большинстве случаев миозит мышц развивается вследствие дегенеративно-дистрофических изменений, происходящих в позвоночнике. В таких случаях проводится комплексное лечение, направленное на борьбу с миозитом спины и шеи, а также с остеохондрозом.
Иглоукалывание, которое применяется при лечении миозита, за несколько курсов позволяет эффективно купировать даже сильный болевой синдром, тогда как использование мануальной терапии, массажа (и точечного, и релаксационного) поможет полностью устранить имеющееся мышечное напряжение. Иглорефлексотерапия отличается мощнейшим противоболевым эффектом, она способствует быстрому восстановлению всех поврежденных тканей. Основная особенность иглоукалывания – это стимуляция внутренних ресурсов больного, а также минимальное использование в ходе лечения медикаментозных средств, большая часть которых вызывает аллергические реакции. Иглоукалывание проводится ежедневно на протяжении 5 – 7 дней.
Кроме того, улучшение циркуляции крови, а также лимфы очищает сами мышечные ткани от скопившихся в них шлаков и токсинов, тем самым стимулируя кровоснабжение мышечных тканей, способствуя восстановлению мышечного тонуса.

Массаж и ароматерапия

Массажные процедуры в сочетании с ароматерапией можно использовать с самых первых дней болезни. При этом на начальной стадии показаны легкие поглаживающие движения, когда же боль начнет стихать, можно перейти к разминающим движениям. В сложных случаях рекомендуется обратиться за квалифицированной помощью к профессиональному массажисту.
Чтобы усилить лечебный эффект от массажа, можно воспользоваться эфирными маслами, способными проникнуть глубоко в кожу.
Так, розмариновое масло обезболит, устранит отечность и воспаление. Таким же эффектом обладает и майорановое масло. Но учтите, что розмарин противопоказан при беременности, если есть склонность к судорогам или наблюдается повышенная чувствительность кожи.
Кедровое масло усиливает обмен крови, насыщает ткани кислородом. Данное масло нельзя использовать при беременности и чрезмерной возбудимости нервной системы.
Коричное масло разогревает, снимая спазмы в мышцах.
Лавандовое масло помогает избавиться от воспалений и расслабляет. Для этих же целей подойдут ромашковое, сосновое, можжевеловое, а также кипарисовое и лимонное эфирные масла.
Способ применения масла: четыре капли выбранного эфирного масла непосредственно перед массажем необходимо развести в 10 мл любого вида растительного масла. Приготовленная смесь наносится на больные мышцы легкими поглаживающими движениями в течение нескольких минут, после чего хорошо растирается массирующими движениями. Если позволяет состояние здоровья и самих мышц, рекомендуется расслабленными пальцами «погружаться» в мышцу, сильно на нее воздействуя, при этом не должно возникать никаких дискомфортных ощущений. Массаж проводится на протяжении недели.
Можно осуществлять массаж с помощью микромагнитов, которые накладываются на больные места (определить такие места можно путем аккуратного надавливания пальцами на воспаленный участок мышцы). Подобные магниты имеют вид шариковой дроби. Приобрести их можно в аптеке либо в специализированных магазинах, реализующих оздоровительные товары. Трижды в день следует надавливать на каждый микромагнит на протяжении нескольких минут. Такой массаж позволяет объединить магнитное воздействие и точечный массаж, тем самым усилив лечебное воздействие.

Профилактика
К образованию и развитию миозита приводит переохлаждение, вследствие которого происходит защемление мышц. Кроме того, нарушить функционирование мускул может резкий температурный перепад окружающей среды, что особенно опасно после повышенных нагрузок на мышечные волокна (так, достаточно разогретому упражнениями человеку выйти зимой на улицу, не надев теплую одежду, чтобы застудить мышцы). Поэтому стоит беречь себя, одеваться по погоде и не переохлаждаться.Мышцы могут воспаляться из-за травмы либо после перенапряжения, вызванного внезапной или непривычной физической нагрузкой. Профессиональному миозиту подвержены люди, которые вынуждены продолжительное время находиться в одной и той же позе либо повторять одни и те же движения. Поэтому шоферам, программистам, скрипачам, машинистам следует устраивать пятиминутки, во время которых делать зарядку, разминая мышцы.
Инфекционный миозит могут спровоцировать острые и хронические инфекционные вирусные заболевания. Поэтому крайне важно полностью излечивать простуду и вовремя давать отдохнуть нагружаемым мышцам, ведь им также необходимо определенное время для восстановления.
Важно помнить, что данной болезни больше всего подвержены люди с нарушениями опорно-двигательного аппарата. По этой причине необходимо вовремя лечить основные заболевания.
Не забывайте контролировать свою осанку, поскольку при неправильной нагрузке на позвоночный отдел мышцы поддаются неестественным статичным нагрузкам, способным вызвать воспаление.
В свою очередь, умеренные физические нагрузки, которые укрепляют мышцы и улучшают кровоснабжение, значительно уменьшают вероятность мышечных повреждений при воздействии тех или иных неблагоприятных факторов. В этом плане отлично воздействуют на все мышцы плавание и гимнастика.
Не стоит забывать и про закаливание – общеукрепляющее эффективное средство, которое не только исключит возможность развития миозита, но и в целом укрепит иммунитет. Обтирайтесь влажным полотенцем, постоянно принимайте прохладный душ, прогуливайтесь на свежем воздухе – и вы будете прекрасно себя чувствовать и морально, и физически.

Первая помощь
Придерживаясь простых правил, приведенных ниже, Вы сможете существенно облегчить течение миозита и исключить различные осложнения.- В самые первые дни заболевания необходимо соблюдать полный покой, исключив все физические нагрузки.
- Избегайте переохлаждения больной мышцы, а также окружающей ее области.
- При болях в области шеи прибегните к помощи шарфа, выполненного из натуральной шерсти. Крайне важно избегать сквозняков после различных разогревающих процедур, будь то компрессы, массажи или разогревающие мази.
- Для растираний используйте полуспиртовые либо водочные растворы.
- Врач может назначить физиотерапию - кварц, УВЧ либо электрофорез. Данные процедуры хоть и не являются основными, но способны ускорить этап восстановления поврежденной мышцы.
- Вместе с местными процедурами необходимо помочь мышцам восстановиться изнутри. Принимайте противовоспалительные травяные настои и средства, которые способствуют общему расслаблению организма. Дело в том, что внутреннее напряжение приводит к зажатости мышечных волокон.
Если на протяжении нескольких дней не наблюдается никаких улучшений, немедленно обращайтесь к врачу, ведь мышечные боли могут быть вызваны разными причинами. Если источник миозита – это какое-то другое заболевание, то все силы должны быть направлены на лечение основной болезни. Часто на самом деле пациенты испытывают боль не в мышцах, а в суставах, что свидетельствует о развитии артрита. Кроме того, при инфаркте миокарда также часто присутствуют сильные боли в мышце левой руки либо под лопаткой.

Осложнения
Самые неприятные симптомы миозита – это напряжение мышц, а также сильная боль. В легких случаях через несколько дней болевой синдром стихает или вообще проходит, однако под воздействием различных неблагоприятных факторов (например, физического напряжения либо охлаждения) могут возникнуть рецидивы заболевания.Кроме того, миозит может прогрессировать. По истечении какого-то времени все новые мышцы будут вовлекаться в воспалительный процесс, что особенно опасно при шейном миозите, так как воспаление может затронуть мышцы гортани, глотки, а также пищевода. В итоге будет затруднительно глотать пищу, появятся приступы кашля. В случае, когда в воспаление будут вовлечены дыхательные мышцы, появится одышка. В результате мышцы, которые затронуты миозитом, атрофируются.
В ходе заболевания могут также откладываться соли кальция, присутствующие в большом объеме, что доставит больному массу неудобств и дискомфортных ощущений.

 Печать
Печать
Комментировать или поделиться опытом: