Общие сведения
Дистрофия представляет собой хроническое расстройство как питания, так и трофики тканей, вследствие которого нарушается полноценное и гармоничное развитие ребенка. Так, в период всевозможных социальных потрясений данное заболевание может развиться в абсолютно любом возрасте, однако особенно ей подвержены именно дети до трех лет.Дистрофия сопровождается следующими факторами:
- существенным нарушением всех обменных процессов,
- значительным снижением иммунитета,
- задержкой как физического, так и психомоторного, а также и интеллектуального развития.
На сегодняшний день точная распространенность дистрофии не установлена, поскольку легкие и средней тяжести формы регистрируются достаточно редко. Тяжелая степень заболевания диагностируется примерно у 2% детей в развитых странах и у 15 - 20% детей, рожденных в странах, где наблюдается низкий экономический уровень развития.

Этиология
Дистрофия имеет пренатальное происхождение (возникает внутриутробно либо на первых неделях жизни) и постнатальное (развивается после рождения вследствие влияния разных факторов). Во всем мире количество детей с пренатальной дистрофией ежегодно увеличивается: так, данное заболевание выявляется у 25 - 30% новорожденных.Согласно данным ВОЗ, самыми частыми причинами дистрофии у детей являются недостаточное питание, различные заболевания матери в ходе беременности. При этом в нашей стране существенную роль в образовании и развитии дистрофии играют токсикоз беременности (особенно в первом триместре) и патология плаценты. При токсикозе нарушается развитие эмбриона в так называемых «узловых точках» органогенеза плода, тогда как патология плаценты приводит к дистрофии в наиболее поздние сроки из-за нарушений маточно-плацентарного кровообращения. Кроме того, причиной дистрофии может стать внутриутробная гипоксия плода.
Причинами дистрофии могут являться:
- возраст матери (до 18, а также после 40 лет),
- сфера деятельности и вредность производства,
- образ жизни,
- стрессовые ситуации,
- вредные привычки (алкоголизм, курение, употребление наркотических средств).
- инфекционные, а также соматические болезни беременной,
- гестозы на любом триместре беременности.
В свою очередь, причинами постнатальной дистрофии могут быть разнообразные эндогенные и экзогенные факторы.
Эндогенные факторы:
- аномалии конституции,
- различные иммунодефицитные состояния, которые характеризуются снижением активности, полной неспособностью организма эффективно осуществлять реакции клеточного либо гуморального звена иммунитета,
- пороки развития каких-либо внутренних органов (особенно это касается ЖКТ),
- врожденные, а также наследственные синдромы, которые обусловлены ферментными дефектами.
Следует отметить тот факт, что дистрофия, которая вызвана эндогенными факторами, зачастую рассматривается в качестве вторичной.
А вот среди экзогенных факторов основными являются алиментарные и инфекционные дефекты в организации ухода. Надо сказать, что рост, во-первых, материального благосостояния населения, во-вторых, санитарной культуры привел к тому, что сегодня алиментарный фактор выражен, прежде всего, в неправильном питании, в его переизбытке и несбалансированности, в нехватке витаминов.
Наиболее частые из инфекционных факторов:
- нарушения работы ЖКТ,
- дисбактериоз,
- анорексия – отказ от пищи,
- нарушения всасывания,
- повторные ОРВИ и отиты.
Приведем дефекты ухода и, соответственно, организации окружающей среды, которые также влияют на образование и развитие дистрофии:
- недостаточное внимание к малышу,
- отрицательное эмоциональное воздействие на ребенка,
- отсутствие режима дня,
- игнорирование элементарных гигиенических процедур (регулярной смены подгузников, ежедневное купание),
- гиподинамия.
Зачастую у одного ребенка присутствует несколько этиологических факторов, тогда можно говорить про заболевание смешанной этиологии.
Выделяют три основных вида дистрофии:
- Гипотрофия (недостаток массы тела относительно роста).
- Паратрофия (избыток веса).
- Гипостатура (равномерное отставание не только массы тела, но и роста).
Рассмотрим каждый из видов дистрофии более подробно.

Гипотрофия
Представляет собой хроническое расстройство питания, которое обусловлено дефицитом в организме питательных веществ либо нарушением процесса их усвоения. Этот вид дистрофии характеризуется снижением массы тела.Чаще всего диагностируется у детей, не достигших двухлетнего возраста. Гипотрофия бывает врожденной и приобретенной.
Причины врожденной гипотрофии:
- патологическое течение беременности,
- нарушенное кровообращение в плаценте,
- внутриутробное заражение плода,
- заболевания беременной,
- неправильное питание беременной,
- курение,
- употребление алкоголя и наркотиков,
- возраст (младше 18 либо старше 40 лет),
- воздействие производственных вредных факторов.
Приобретенная гипотрофия обусловлена следующими факторами:
- недокармливанием, причем как при грудном, так и при искусственном вскармливании,
- затруднением процесса сосания, что связано с неправильной (неудобной для ребенка) формой сосков или же с тугой молочной железой,
- качественно неполноценным питанием,
- очень частыми заболеваниями ребенка,
- недоношенностью,
- родовыми травмами,
- пороками развития,
- нарушениями кишечного всасывания,
- патологиями, связанными с эндокринной системы.
Существует три степени гипотрофии:
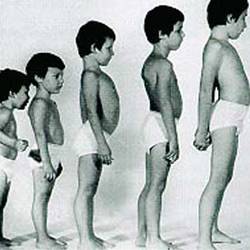
1. I степень характеризуется тем, что толщина подкожной клетчатки уменьшается на всех участках за исключение лица. Прежде всего, существенно истончается клетчатка на животе. При этом дефицит массы равен 11- 20%. Несмотря на то, что набор веса замедляется, рост и психическое развитие полностью соответствуют возрасту, причем самочувствие ребенка, обычно, удовлетворительное, хотя в ряде случаев отмечается снижение аппетита и ухудшение сна. Кожа бледнеет, тонус мышц, как и эластичность тканей, несколько ниже нормы, тогда как стул и мочеиспускание не нарушены.
2. II степень приводит к тому, что подкожная клетчатка в области груди и живота практически исчезает, тогда как на лице существенно истончается. Ребенок отстает, во-первых, в росте, во-вторых, в нервно-психическом развитии.
Основные симптомы:
- слабость,
- раздражительность,
- ухудшение аппетита,
- снижение подвижности,
- приобретение кожей бледного сероватого оттенка,
- снижение мышечного тонуса и эластичности тканей,
- увеличение печени,
- неустойчивость стула (запоры чередуются с поносами),
- изменение характера стула (цвета, запаха, консистенции).
Часто присутствуют признаки витаминной недостаточности либо рахита, при этом дети легко перегреваются либо, напротив, переохлаждаются.
3. III степень гипотрофии диагностируется чаще всего у детей первого полугодия жизни. Она характеризуется резким истощением, при котором подкожная клетчатка исчезает абсолютно на всех участках (редко сохраняется тончайший слой на щеках). Фиксируется дефицит массы, превышающий 30%. При этой степени заболевания масса тела не просто возрастает, а и прогрессивно убывает, причем и рост ребенка, и его нервно-психическое развитие крайне подавлены, что провоцирует вялость, замедленность реакции на всевозможные раздражители, например, свет, звук или боль.
Основные симптомы:
- морщинистое лицо,
- западение глазных яблок и большого родничка,
- бледность кожи, которая приобретает сероватый оттенок,
- сухость кожного покрова,
- кожная складка не поддается расправлению,
- сухость слизистых оболочек, приобретающих ярко-красный цвет,
- практически полное отсутствие эластичности тканей,
- слабое дыхание с возникновением нарушений,
- сокращение сердечного ритма,
- снижение артериального давления,
- втянутость или вздутие живота,
- запоры и изменение характера стула,
- снижение нормальной температуры,
- редкое мочеиспускание.
При этой степени легко наступает переохлаждение. Кроме того, часто присоединяется инфекция, протекающая без каких-либо выраженных симптомов. Отсутствие лечения может привести к летальному исходу.
Лечение:

При лечении данного вида дистрофии в первую очередь учитываются причины, вызвавшие гипотрофию. Кроме того, курс зависит и от степени заболевания. Так, при I степени показано амбулаторное лечение, тогда как при II и III степени дети направляются в стационар.
Главные принципы лечения:
- устранение причин болезни,
- правильное и рациональное питание,
- качественный уход за ребенком,
- устранение нарушений, связанных с обменом веществ,
- лечение инфекционных осложнений.
Если у кормящей матери недостаточно молока, то ребенка докармливают искусственными смесями либо донорским молоком. Если в материнском молоке присутствует дефицит каких-либо составных частей, то их назначают дополнительно. Так, при дефиците белков назначаются кефир, творог и белковое молоко, тогда как при дефиците углеводов необходимо в питьевую воду добавлять сахарный сироп. При тяжелых случаях необходимые питательные вещества вводятся внутривенно. Если гипотрофия обусловлена нарушением обмена веществ, то проводится специальное лечебное питание.
Важно отметить, что независимо от причины гипотрофии, всем детям прописываются витамины и ферменты (абомин и пепсин, фестал и панзинорм), стимулирующие средства (апилак или дибазол), а в тяжелых случаях проводится гормональная терапия. Дополнительные методы лечения – это массаж, лечебная физкультура, а также ультрафиолетовое облучение. Крайне важен правильный уход, включающий постоянные прогулки на улице, предупреждение застойных явлений непосредственно в легких, для чего надо часто брать детей на руки и переворачивать.
Если говорить о прогнозах гипотрофии, то при I степени он благоприятен, тогда как при III степени смертность равна 30 - 50%.

Паратрофия
Это заболевание, характеризующееся избытком веса, развивается в результате хронического нарушения выкармливания детей первого года жизни. Паратрофия может быть вызвана неправильным (несбалансированным) питанием, в котором преобладают мучные и молочные продукты, и дефицитом витаминов. Чаще всего болезнь встречается среди детей, возраст которых варьируется в пределах 1 - 3 лет.Паратрофия имеет три степени (все зависит от показателей превышения массы тела): так, при I степени показатель составляет 11 - 20%, при II – 21 - 30%, при III – 31% и более.
При подозрении на паратрофию в обязательном порядке следует сравнить имеющуюся массу тела с ростом ребенка. В случае, когда и рост, и масса тела ребенка одинаково превышают показатели нормы (проще говоря, пропорциональны), то диагноз паратрофия исключается.
Причины паратрофии:
- беспорядочное кормление,
- чересчур частое кормление, провоцирующее нарушение усвоения пищи,
- нарушение режима питания,
- нарушение обмена аминокислот,
- повышение инсулина,
- присутствие в организме ребенка лишнего количества воды.
Нельзя не сказать и о социальных факторах, коими являются:
- бедность,
- неправильные представления о рационе ребенка,
- несоблюдение санитарной культуры родителей,
- недостаточная подвижность,
- нехватка свежего воздуха.
Симптомы:
- бледность кожного покрова,
- избыточное откладывание жира непосредственно в подкожной клетчатке,
- значительное снижение упругости тканей,
- уменьшение тонуса мышц,
- признаки рахита,
- частые аллергические реакции,
- избыточная масса ребенка,
- нарушения работы кишечника: запоры, диарея, дисбактериоз, анемия,
- появление опрелостей в зоне естественных кожных складок.
Следует отметить, что дети с паратрофией зачастую обладают характерным телосложением:
- короткой и толстой шеей,
- широкой грудной клеткой,
- достаточно узкими лопатками,
- округлыми формами тела.
Лечение:
При обнаружении перечисленных симптомов необходимо обратиться к участковому педиатру, который откорректирует рацион ребенка. Кроме того, врач может назначить курс массажей и лечебная физическая культура (или ЛФК), частые прогулки, а также гигиенические ванны и закаливание.
Особого внимания заслуживает в борьбе с паратрофией диета. Если ребенок получает материнское молоко, но при этом превышает возрастную норму относительно массы тела, то желательно делать разгрузочные дни, предполагающие сокращение времени прикладывания к груди до 10 минут, причем в качестве докорма можно предложить ребенку обезжиренный кефир.
Учтите, что снижение количества молока надо компенсировать отварами из шиповника, овощей и свежих фруктов. А вот употребление рафинированных углеводов, всевозможных каш и мучных изделий необходимо ограничить, заменив их гомогенными овощно-фруктовыми пюре, тертыми яблоками и бананами.
С целью устранения дефицита белка применяют белковый энпит (специальную диетическую смесь), обезжиренный творог, белковое молоко, а также мясные и рыбные блюда, протертую куриную либо телячью печенку.
Если наблюдаются белковые расстройства питания, то часть молочных продуктов следует заменить овощными, а также фруктовыми пюре, не говоря уже про протертые овощные супы. При этом желательно каши (рисовую, гречневую, овсяную) варить на овощных отварах. Предложите ребенку воздушные муссы, тертые яблоки, компоты. Детям, страдающим паратрофией на первом полугодии, прикорм из овощей вводится уже в 3,5 месяца.
ЛФК включает восстановление отстающих от возрастных нормативов двигательных навыков, при этом существенная роль отводится упражнениям, укрепляющим мышцы брюшного пресса, дыхательной гимнастике, побуждению двигательной активности.
Относительно медикаментозной терапии хотелось бы отметить, что она включает назначение витаминов групп В, A и D. Кроме того, назначаются витамины В2 и В6, В12 и В15, В5 и РР, А и Е. обязательным является рациональное лечение рахита, а также его профилактика.

Гипостатура
Данный вид дистрофии выражен одинаковым отставанием и роста, и массы, причем у детей на первом году жизни. Так, длина тела у детей с гипостатурой меньше нормативных показателей примерно на 5 - 10 см (у детей старшего возраста отставание роста на 15 - 20 см), причем фактическая масса тела, несмотря на то, что меньше средних показателей, но все же отвечает росту ребенка.Причиной гипостатуры зачастую является дефицит белка и витаминов, причем начиная с так называемого внутриутробного периода и вплоть до первого года жизни. В основном задержка роста связана с продолжительной гипотрофией (более 6 месяцев), а также с продолжительными заболеваниями.
Дети гипостатурой отличаются миниатюрностью, при этом сложены они пропорционально. У них бледная и суховатая кожа, тогда как тургор тканей снижен. Такие дети внешне здоровы, но отличаются пониженным аппетитом. Важно, что и физически, и психически дети с гипостатурой развиваются правильно. Лишь их физические параметры не соответствуют нижней границе нормы: так, вес и рост у них расположен ниже средней возрастной нормы либо на самых нижних ее границах. Дети растут, но очень медленно (именно этим они и отличаются от детей, имеющих нарушения функции эндокринных желез).
Такие дети склонны к воспалительным процессам верхних дыхательных путей, у них часто нарушен обмен веществ, наблюдаются нервные и эндокринные сдвиги, эмоциональная неустойчивость. Часто во время полового созревания они стремительно начинают расти, превращаясь в высоких и красивых мужчин и женщин.
Лечение:
При диагностировании дефицита массы тела назначается консультация у врача-генетика, а также детского эндокринолога, назначается комплексное лечение, включающее следующие аспекты:
- установление, устранение либо коррекцию причин заболевания,
- диетотерапию,
- рациональный режим дня,
- правильный уход за ребенком,
- проведение массажа и гимнастики,
- ферментотерапию,
- назначение анаболических препаратов и витаминотерапии,
- симптоматическое лечение.
Следует отметить, что распространенная среди многих родителей практика «насильственных» кормлений приводит к еще большей потере аппетита и даже к нарушениям пищеварительного тракта, что может привести к гипотрофии. Посему рациональное питание должно, прежде всего, соответствовать степени физического развития ребенка. Пища малыша не должна быть перегружена белками, жирами или углеводами. Все без исключения питательные вещества должны быть сбалансированными, то есть соответствовать возрасту ребенка.

Особенности патогенеза
Развитие дистрофии любого вида сопровождается серьезными нарушениями всех типов обмена веществ, не говоря уже про изменения внутренних органов, особенно центральной нервной системы и пищеварительного тракта.Неустойчивая секреция ЖКТ ребенка с легкостью подавляется под воздействием отрицательных эмоций, перегревания либо переохлаждения, количественной, а также качественной неполноценности или же избыточности питания. Инфекционные заболевания тоже являются первичным звеном патогенеза наиболее частой формы дистрофии, коей является гипотрофия.
Надо сказать, что при дистрофии тяжелой степени все пищеварительные ферменты почти отсутствуют, вследствие чего пищевые вещества, которые поступают в организм, нормально не перевариваются, а, следовательно, усваиваются не полностью. При этом нарушаются как процессы переваривания, так и их последующего всасывания. В кале присутствуют растворимые белки, различные аминокислоты, жиры, а также перевариваемые углеводы. Существенно понижается порог переносимости пищи, из-за чего возникают функциональные срывы, ведущие к диспепсии либо нарушению моторики ЖКТ. Результат: частые запоры, которые сменяются «голодными» поносами, нарушение синтеза ферментов и гормонов, гуморальной и эндокринной регуляции процессов обмена.
В свою очередь, дефицит ферментов значительно снижает активность тканевого обмена, что влечет за собой накопление недоокисленных продуктов обмена, приводя к развитию метаболического ацидоза, в ходе которого уменьшается рН крови. Недостаточное количество поступающих в организм необходимых питательных веществ, высокое эндогенное расходование, уменьшение синтеза ферментов, серьезные расстройства тканевого обмена приводят к нарушению равновесия процессов ассимиляции и, соответственно, диссимиляции, провоцируя катаболизм. Все это усугубляет дисфункцию ЦНР и пищеварительной системы, вызывая расстройства микроциркуляции, а также изменения внутренних органов.
Распад собственных белков, жиров, а также углеводов, во-первых, уменьшает размеры внутренних органов, во-вторых, разрушает иммунную систему. Значительно понижается сопротивляемость организма, а также развивается эндогенный токсикоз, усугубляющийся в результате понижения антитоксической функции печени. В этом плане легко может присоединиться вторичная инфекция, развиться тяжелое токсико-септическое состояние, которое является самой частой причиной смертности при тяжелых видах дистрофии.
Существует четыре патогенетических механизма дистрофии:
1. Трансформация представляет собой способность одних веществ трансформироваться в другие, которые близки не только по строению, но и по составу. Такого рода способность имеют углеводы, которые превращаются в жиры.
2. Инфильтрация - это возможность тканей либо клеток наполняться излишним количеством какого-то вещества. Инфильтрация бывает двух видов. Первый вид характеризуется тем, что клетки, пребывая в нормальном состоянии, получают избыточное число того либо иного вещества. При этом наступает определенный предел, когда клетки не могут переработать и ассимилировать данный избыток. В ходе инфильтрации второго вида клетка пребывает в состоянии так называемой пониженной жизнедеятельности, посему не в силах справиться даже с обычным количеством вещества, которое поступает в нее.
3. Декомпозиция. Это процесс, при котором происходит распад как внутриклеточных, так и внутритканевый структур, то есть белково-липидных комплексов, находящихся в составе мембран органелл. Именно в мембране белки с липидами находятся в одной связке, поэтому не видны. В ходе распада связки они появляются непосредственно в клетках, вследствие чего их можно различить под микроскопом.
4. Извращенный синтез. Во время этого процесса клетками образуются аномальные чужеродные вещества, не являющиеся нормой для организма. Так, больные хроническим алкоголизмом люди имеют клетки печени (или гепатоциты), которые синтезируют чужеродные белки, а уже из них в дальнейшем формируется алкогольный гиалин.
Для каждого вида дистрофии существует определенное нарушение функции ткани. Интересен тот факт, что в ходе дистрофии функция страдает двойственным образом: происходит не только количественное, но и качественное нарушение. Проще говоря, функция снижается, тогда как качественно осуществляется ее извращение, то есть она принимает черты, которые не свойственны нормальной клетке. Примером такого извращения функции является присутствие в моче белка при болезнях почек, когда происходят дистрофические изменения самого органа.

Диагностика

Диагноз «дистрофия» ставится на основании следующих характерных клинических симптомов:
- снижение тургора тканей,
- постепенное исчезновение либо уменьшение толщины именно подкожной жировой клетчатки, расположенной в области живота, на конечностях и лице (признаком дистрофии может стать излишнее и неравномерное отложение клетчатки),
- отставание индекса массы тела от длины тела (роста),
- снижение степени сопротивляемости к различного рода инфекционным заболеваниям, а также воздействиям внешней среды.
Кроме того, в диагнозе указывается вид дистрофии, момент ее образования относительно времени рождения (пренатальная, постнатальная). При диагностировании гипотрофии уточняется ее степень, этиология, а также период развития (начальный, прогрессирующий, реконвалесценция).
Отдельно хотелось бы остановиться на дифференциальной диагностике. Так, первичную дистрофию необходимо четко отделять от вторичной, которая вызвана пороками развития ЖКТ или иных органов, наследственной патологией, а также органическим поражением ЦНС и разными эндокринными заболеваниями. При тяжелой гипотрофии, которая не поддается традиционной терапии, и при паратрофии (особенно в случаях, когда эти виды дистрофии сочетаются с существенным отставанием в психическом и моторном развитии) дистрофия носит вторичный характер.
Гипостатура дифференцируется от заболеваний, которым присуще резкое отставание в физическом развитии (речь идет про нанизм) и конституциональная низкорослость. Непропорциональный нанизм, причинами которого могут стать хондродистрофия, врожденная ломкость костей либо тубулопатии, отличается от гипостатуры достаточно грубой патологией скелета, которая просто необъяснима рахитом, который, кстати, часто сопровождает дистрофию. Именно проведение рентгенограммы костей и выявление показателей фосфорно-кальциевого обмена дают возможность исключить данные заболевания.
Пропорциональный нанизм (или карликовость) определен, прежде всего, поражением гипофиза либо же тяжелой врожденной патологией сердечнососудистой, а также дыхательной систем. Крайне редко проявляется в момент рождения, проявляясь обычно позднее. И в этом случае затруднения диагностирования связаны с дифференциацией нанизма и дистрофии. Так, при нанизме у детей фиксируются при рождении очень низкие показатели не только массы тела, но и его длины. При этом в дальнейшем прибавка как в росте, так и в массе очень незначительна. Но клинические, а также лабораторные признаки дистрофии не присутствуют.

Особенности лечения
Лечебные мероприятия, применяемые при дистрофии, зависят от вида заболевания, а также степени тяжести. Для начала необходимо устранить этиологические факторы, которые привели к развитию заболевания. Следует правильно организовать режим дня ребенка, создав условия, направленные на эффективную борьбу с заболеванием. Требуется санация всех очагов хронической инфекции, излечение имеющихся сопутствующих заболеваний, предупреждение возможных вторичных инфекций, не говоря уже про борьбу с гиподинамией.Важно, чтобы лечение дистрофии было комплексным. Так, если дистрофия носит вторичный характер, то упор делается на лечение болезни, которая и стала ее причиной. Во всех остальных случаях основное средство лечения – это диетотерапия, а также профилактика вторичных инфекций, поскольку при этом заболевании иммунитет крайне снижен.

Медикаментозное лечение
На раннем этапе тяжелой гипотрофии проводится инфузионная терапия, предполагающая внутривенное введение альбумина, альвезина, аминона. При гипопротеинемии (патологически низком содержание общего белка) внутримышечно вводится донорский гамма-глобулин.
Ферментотерапия
Нельзя не сказать и про ферментотерапию, проводящуюся по достижении двух третей суточного объема питания на протяжении 2 - 3 недель, причем необходимы повторные курсы. С целью ликвидации дисбактериоза, а также для нормализации кишечной флоры назначаются следующие препараты: бифидумбактерин, бифиформ. Чтобы улучшить функции печени прописываются: метионин, глютаминовая и липоевая кислоты. Для полноценного обеспечения всех окислительных и восстановительных процессов показаны курсы витаминов. При тяжелых случаях дистрофии применяют анаболические стероиды, тогда как при выявлении инфекции назначаются антибиотики.Ферменты в обязательном порядке назначаются на любых стадиях гипотрофии по нескольким причинам: во-первых, вследствие увеличения пищевой нагрузки в ходе лечения, во-вторых, из-за снижения активности своих собственных ферментов ЖКТ.
Не следует забывать про массаж и гимнастику.

Организация ухода
Дети с гипотрофией первой степени могут лечиться в домашних условиях, но под пристальным наблюдением участкового педиатра, при этом режим, соответствующий их возрасту, не подлежит каким-либо изменениям. На этой стадии заболевания выясняется переносимость ребенком определенной пищи, после чего увеличивается не только ее объем, но и качество. Больным рекомендуется употреблять грудное молоко, адаптированные кисломолочные смеси, при этом питание должно быть дробным (до 10 раз небольшими порциями). Необходимо вести дневник пищи, в котором указывается не только количество съеденной пищи и ее состав, но и изменения стула и показателей массы тела. Кроме того, больным назначаются витамины, ферменты, стимуляторы, а также биологически активные добавки.Дети с гипотрофией второй и третьей степени проходят курс лечения в стационаре, при этом им показан щадящий режим, включающий ограждение ребенка от всевозможных раздражителей. Рекомендовано содержание больного в боксе, где создан оптимальный микроклимат, то есть температура воздуха составляет 27 - 30 градусов при влажности, равной 60 - 70%.
Мать госпитализируется вместе с ребенком. В ходе прогулок ребенок должен находиться на руках, чтобы исключить переохлаждение кистей и стоп, для чего применяют грелки, теплые носки и варежки. Повышение эмоционального тонуса ребенка осуществляется ласковым обращением с маленьким пациентом, демонстрацией любви и заботы.
При гипотрофии третьей степени, особенно если речь идет о мышечном гипертонусе, проводится массаж поглаживающими движениями.

Диетотерапия

Диета является основой рационального и эффективного лечения дистрофии (особенно гипотрофии).
Диетотерапия делится на два этапа:
- установление переносимости различной пищи,
- медленное увеличение объема пищи, а также коррекция ее качества вплоть до достижения существующей физиологической возрастной нормы.
Итак, первый этап длится от трех и до двенадцати дней, тогда как второй - до полного выздоровления пациента.
Приведем общие положения диетотерапии, показанные при лечении дистрофии:
- так называемое «омоложение» диеты, состоящее из использования продуктов питания, которые предназначены для детей наиболее младшего возраста (это грудное молоко, качественные кисломолочные адаптированные смеси, произведенные на основе гидролизатов белков);
- дробное питание – это частое кормление (порядка 10 раз за сутки) с постепенным уменьшением количества пищи, рассчитанной на один прием;
- осуществление еженедельного расчета пищевой нагрузки (количества белков, жиров, углеводов) с последующей коррекцией соответственно с увеличением массы тела;
- постоянный контроль корректности лечения: ведение пищевого дневника, лабораторное копрологическое исследование, а также составление «весовой кривой».
Так, при гипотрофии первой степени питание рассчитывают соответственно возрасту, с учетом массы тела ребенка. Рацион должен быть таким, чтобы в полной мере удовлетворить потребности ребенка в основных пищевых компонентах, в микроэлементах и витаминах.
При диагностировании гипотрофии второй и третьей степеней на протяжении первых нескольких дней объем пищи ограничивается до 1/3 - 1/2 от суточного рациона абсолютно здорового ребенка. Далее рацион постепенно увеличивается до 2/3 - 3/5 суточного рациона, при этом недостающий объем питания восполняется посредством жидкости, а именно овощными или фруктовыми соками, а также пятипроцентным раствором глюкозы.
При достижении положенного (согласно возрасту) объема пищи число белков и углеводов рассчитывается на долженствующую массу, тогда как жиров - на фактическую. В случае, когда у ребенка в ходе увеличения количества пищи не наблюдается диспепсии, при этом масса тела увеличивается, то постепенно проводится качественная коррекция питания, при которой все ингредиенты рассчитываются уже на долженствующую массу: так, белки и жиры должны составлять 4 - 4,5 г/кг, а углеводы – 13 - 16 г/кг.
Заболевание считается вылеченным при установлении нормальных показателей трофики, при хорошем эмоциональном состоянии, при нормальных ростовых показателях, а также при отсутствии функциональных изменений всех внутренних органов.

Профилактика
Профилактика дистрофии бывает антенатальной и постнатальной.Антенатальная профилактика включает:
- своевременное и правильное планирование семьи,
- санитарное просвещение будущих родителей,
- борьбу с участившимися абортами,
- лечение заболеваний, имеющихся у будущей матери,
- надежную охрану здоровья беременной, включающую рациональное питание, четкое соблюдение режима дня, регулярные прогулки, перевод на более легкую работу, отказ от курения, наркотиков, алкоголя.
Постнатальная профилактика включает:
- грудное вскармливание и его своевременную коррекцию,
- соблюдение режима дня, а также правил по уходу за ребенком,
- правильное воспитание,
- своевременное предупреждение и лечение всевозможных инфекционных и сопутствующих заболеваний,
- регулярное посещение участкового педиатра для взвешивания и измерения ребенка.
Профилактика дистрофии должна начинаться еще до рождения малыша. Будущая мать просто обязана соблюдать режим дня, правильно и разнообразно питаться. После того как ребенок появится на свет, надо посоветоваться с врачом о режиме кормления, о времени введения прикорма и его количестве, об организации ухода за ребенком. Важное средство профилактики дистрофии – это правильное физическое воспитание.

 Печать
Печать
Комментировать или поделиться опытом: