- Общие сведения
- Этиология и эпидемиология
- Особенности патогенеза
- Факторы патогенности стрептококка
- Клиническая картина
- Основные синдромы скарлатины
- Классификация
- Типичные формы
- Атипичные формы
- Экстрабуккальная форма
- Диагностика
- Дифференциальная диагностика
- Традиционные методы лечения
- Народные методы лечения
- Осложнения
- Профилактика
Общие сведения
Скарлатина представляет собой инфекционное заболевание острого характера, которое проявляется мелкоточечной сыпью, сильной лихорадкой, а также ангиной и общей интоксикацией организма.Впервые полную клиническую картину данного заболевания предоставил медик из Англии - Сиденгам (это было в далеком 1661 году). С этого момента появились описания так называемых скарлатинозных эпидемий, которые иногда имели крайне тяжелый характер. В последние несколько десятилетий скарлатина протекает в сравнительно легкой форме.

Этиология и эпидемиология
Возбудителем скарлатины выступает стрептококк группы A, который вызывает и многие остальные стрептококковые инфекции, среди которых наиболее распространены следующие:- ангина,
- хронические тонзиллиты,
- ревматизм,
- различного вида стрептодермии,
- острый гломерулонефрит,
- рожа.
Так, бета-гемолитическим токсигенным стрептококком группы А поражается носоглотка (реже кожный покров), что приводит к местным воспалительным изменениям в виде ангины или регионарного лимфаденита. Продуцируемый стрептококком экзотоксин активизирует симптомы общей интоксикации организма и экзантему (кожную сыпь). При наличии благоприятных для микробной инвазии условий образуется септический компонент, который проявляется лимфаденитом, отитом, септицемией (инфицированием крови).
Следует отметить, что в ходе развития патологического процесса огромная роль отводится аллергическим механизмам, принимающим активное участие в формировании и патогенезе различных осложнений на поздней стадии болезни.
Резервуаром, как и источником инфекции, является человек, который болен ангиной, скарлатиной или иными клиническими типами респираторной стрептококковой инфекции. Кроме того, источником инфекции могут быть и «здоровые» носители стрептококков, относящихся к группе А.
Больные люди наиболее опасны для окружающих в самые первые дни заболевания, при этом контагиозность их прекращается в основном через три недели с момента начала болезни. Интересен тот факт, что большое количество носителей выделяют возбудитель в течение продолжительного периода времени (речь идет про месяцы, а иногда и годы).
Механизм передачи инфекции - аэрозольный, тогда как путь - воздушно-капельный. Чаще всего заражение происходит в процессе длительного и тесного общения с больным либо носителем инфекции. Можно заразиться скарлатиной алиментарным (или пищевым) и контактным (через грязные руки или предметы быта) путями.
Скарлатина диагностируется у лиц, не обладающих антитоксическим иммунитетом. Надо сказать, что у людей, переболевших скарлатиной, вырабатывается пожизненный стойкий антитоксический иммунитет. Вторичные случаи заболевания крайне редки и встречаются лишь в 4% случаев. Тот, кто ранее перенес скарлатину, в ходе инфицирования другим видом бета-гемолитического стрептококка вполне может заболеть, к примеру, ангиной либо рожей. Дело в том, что антимикробный иммунитет в таком случае типоспецифический, то есть невосприимчивый к возбудителю заболевания (вырабатывается лишь к той форме стрептококка, которой и была вызвана скарлатина).
Если говорить про основные эпидемиологические признаки скарлатины, то, прежде всего, хотелось бы отметить, что данное заболевание наиболее часто встречается в регионах, где царит умеренный и холодный климат. При этом пик заболеваемости приходится именно на осенне-зимний период. Эпидемический процесс отличается волнообразным течением с периодическими подъемами (приблизительно каждые три – четыре года).

Особенности патогенеза
Возбудитель скарлатины проникает в человеческий организм посредством слизистых оболочек зева и носоглотки, хотя известны случаи заражения через поврежденный кожный покров или же слизистые оболочки половых органов. Далее в зоне адгезии бактерий образуется воспалительно-некротический очаг. При этом развитие непосредственно инфекционно-токсического синдрома обусловлено, во-первых, попаданием в кровь эритрогенного токсина стрептококков (так называемого токсина Дика), во-вторых, действием пептидогликана стенки клетки.Токсинемия провоцирует расширение мелких сосудов во всех без исключения органах, включая кожные покровы и слизистые оболочки. Итог: появление характерной сыпи. Одновременно происходит развитие умеренных явлений инфильтрации, а также отека дермы. Эпидермис достаточно быстро пропитывается экссудатом (белоксодержащей жидкой частью крови), вследствие чего клетки кожи подвергаются ороговению, что впоследствии приводит к ее шелушению.
Отметим, что продукты обмена, которые продуцируются стрептококками, оказывают на организм человека как местное, так и общее действие. Так, местное воздействие проявляется тем, что на слизистой оболочке либо на поврежденном кожном покрове наблюдаются воспалительные и некротические изменения. Из места внедрения стрептококки по лимфатическим путям, а также поврежденным кровеносным сосудам попадают в регионарные лимфоузлы, после чего поступают в общий кровоток, оказывая общее негативное воздействие на сердечно-сосудистую, а также нервную и эндокринную системы.

Факторы патогенности стрептококка
Существует три фактора патогенности стрептококка:- септический,
- токсический,
- аллергический.
Септический фактор отвечает за распространение микробов в тканях, которые окружают миндалины. Если микробы проникают в кровь, то данный фактор определяет распространение их во внутренних органах. Крайне тяжелые септические формы скарлатины сопровождаются образованием очагов вторичного распространения микробов (или стрептококков) в организме.
Септический компонент патогенеза определен воздействием непосредственно стрептококка, проявляясь гнойными, а также некротическими изменениями в области входных ворот. Кроме того, могут присутствовать гнойные очаги в виде отита или гайморита, лимфаденита или аденофлегмоны, артрита. Важно то, что септические проявления могут образовываться независимо от степени тяжести начального периода заболевания. В некоторых случаях септический компонент является основным в клинической картине, начиная с первых дней заболевания.
Токсический фактор определяет и разрушение, и дальнейшее отделение верхнего слоя кожи, не говоря уже про нарушение функций головного мозга, а также сердца. Характерный для скарлатины признак – это «скарлатиновое сердце», проявляющийся увеличением размеров сердца из-за воздействия токсического фактора.
Токсический синдром обусловлен, прежде всего, воздействием токсина Дика, состоящего из двух фракций:
- термолабильная фракция (или эритрогенный токсин) способна оказывать токсическое действие на макроорганизм,
- термостабильная фракция обладает аллергическим действием.
К тому же эритрогенный токсин обладает цитотоксичностью (способностью вызывать патологические изменения непосредственно в клетках) и пирогенностью (способностью повышать температуру тела). По этой причине данный токсин в значительной мере подавляет функциональное состояние всей ретикулоэндотелиальной системы, повышая проницаемость клеточных мембран, вызывая резкое расширение кожных капилляров кожи, а также острое воспаление верхнего слоя дермы (при этом наблюдаются некробиотические изменения клеток эпидермиса).
Симптоматика токсического синдрома:
- повышение температуры тела,
- сильные головные боли,
- рвота,
- вялость,
- обильная точечная сыпь,
- гиперемия кожи.
Аллергический фактор на острой стадии заболевания определяет появление сыпи, тогда как в период выздоровления может спровоцировать множественное поражение внутренних органов, а также соединительной ткани.
Клинически аллергический компонент патогенеза может проявляться на начальной стадии скарлатины, сопровождаясь следующими симптомами:
- мелкоточечной сыпью,
- образованием пятнистой сыпи,
- отечностью лица и глаз,
- увеличением лимфатических узлов,
- появлением в крови большого количества эозинофилов.
Клиническая картина может проявиться также на второй или третьей неделе такими признаками:
- повышением температуры тела,
- кожными высыпаниями разного характера и генеза,
- гломерулонефритом (заболеванием почек, при котором воспаляются гломерулы),
- эндокардитом (воспалением внутренней оболочки сердца),
- лимфаденитом (воспалением лимфоузлов),
- синовитом (воспалением синовиальной оболочки).
Так как аллергическое состояние сопровождается высокой степенью проницаемости сосудистой стенки, снижением защитных свойств организма и нарушением имеющихся барьерных функций, создаются крайне благоприятные условия не только для микробной инвазии, но и для реализации септического компонента.
Следует отметить, что все три перечисленных компонента патогенеза скарлатины очень тесно взаимосвязаны и взаимообусловлены между собой.

Клиническая картина
Инкубационный период при скарлатине длится от двух дней до недели (в редких случаях от нескольких часов и до 12 суток). Начальная фаза заболевания продолжается до момента высыпаний. Продолжительность периода высыпаний составляет порядка трех – шести дней.
Типичным считается острое начало заболевания, сопровождающееся следующими признаками:
- стремительным повышением температуры,
- общим недомоганием,
- головной болью,
- ощущением слабости,
- тахикардией,
- болью в животе.
При лихорадке в первые несколько дней заболевания больные крайне возбуждены и подвижны или, напротив, вялы, апатичны, сонливы. Из-за выраженной интоксикации организма у больных скарлатиной часто наблюдается рвота.

Основные синдромы скарлатины
1. Синдром интоксикацииОсновные симптомы:
- острое начало,
- высокая температура (вплоть до 40 градусов),
- озноб,
- головная боль,
- вялость,
- тошнота и рвота (чаще у детей).
2. Синдром сыпи
Основные симптомы:
- появление через два – три часа с момента начала болезни ярко-розовой мелкоточечной сыпи (поражается лицо, туловище и конечности), которая более насыщена в области естественных кожных складок,
- сухость кожных покровов,
- нездоровый блеск глаз,
- приобретение лицом ярко-красного цвета,
- отечность лица,
- красные щеки, резко контрастирующие с бледным (почти белым) носогубным треугольником.
Характерная для скарлатины сыпь сохраняется на протяжении трех – семи дней. После исчезновения сыпи не остается пигментации на коже.
3. Синдром ангины
Основные симптомы:
- боль в горле (особенно при глотании),
- увеличение тонзиллярных лимфоузлов, которые приобретают плотность и болезненность при пальпации.
4. Синдром «пылающего зева»
Характерный симптом - яркая гиперемия миндалин, а также дужек и язычка с четкими границами между мягким и, соответственно, твердым небом. Кроме того, наблюдается набухание лимфоидных фолликул мягкого неба, которые приобретают вид небольших бугорков ярко-красного оттенка. Размер лимфоидных фолликул равен 1,5 мм в диаметре.
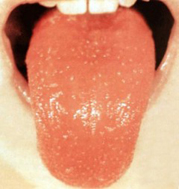
5. Синдром «малинового языка»
Основные симптомы:
- сухость языка,
- присутствие на языке налета серо-бурого цвета, который на третьи сутки очищается, начиная с кончика языка и боков, приобретая ярко-красный цвет,
- набухание сосочков языка (этот симптом держится порядка двух недель),
- сниженное слюноотделение.
6. Треугольники Филатова
Так, верхний носогубной треугольник отличается бледностью, тогда как нижний треугольник Филатова характеризуется усилением сыпи именно в паховой зоне.
7. Белый дермографизм
В зоне штрихового механического раздражения кожного покрова появляется реакция сосудов в виде белой полосы.
8. Изменения функционирования сердечно-сосудистой системы
На начальной стадии заболевания отмечаются следующие симптомы:
- тахикардия,
- четкие и достаточно громкие тоны сердца,
- умеренное увеличение артериального давления.
Через пять дней (в некоторых случаях, начиная со второй недели болезни) наблюдается преобладание тонуса парасимпатической нервной системы, характеризующееся следующей симптоматикой:
- брадикардией (низким сердечным ритмом),
- аритмией (нарушением нормального ритма сердца),
- приглушением тонов сердца,
- появлением систолического шума,
- расширением границ сердца влево,
- снижение артериального давления.
Такие изменения держатся на протяжении двух – четырех недель.
9. Пластинчатое шелушение
Кожа шелушится на кистях и на стопах. Когда через неделю – полторы исчезает сыпь, начинается отрубевидное шелушение. Надо сказать, что пластинчатое шелушение начинается с области свободного края ногтей, после чего распространяется на ладони и подошву. Кожный покров на руках, а также стопах отслаивается пластами.

Классификация
Согласно общепринятой классификации, скарлатина бывает типичной и атипичной. Кроме того, выделяют стертые формы заболевания и формы (речь идет про гипертоксическую и геморрагическую формы заболевания). При позднем поступлении больного диагностируются экстрабуккальные формы скарлатины.По характеру течения заболевания выделяют гладкое течение скарлатины и, соответственно, негладкое. Так, в первом случае отсутствуют так называемые аллергические волны и осложнения, тогда как во втором фиксируются аллергические либо септические осложнения. При гладком течении патологический процесс заканчивается на второй – третьей неделе болезни. При негладком течении в этот период времени может возникнуть рецидив, спровоцированный реинфекцией либо суперинфекцией стрептококками иного типа.
Если говорить про аллергические осложнения (например, простой лимфаденит, синовит и нефрит), то они зачастую возникают, начиная со второй недели течения заболевания, при этом наблюдаются в основном у детей старшего возраста. А вот гнойные осложнения могут наблюдаться не только в поздние, но и в ранние сроки развития заболевания, причем как у взрослых с ослабленным иммунитетом, так и у детей разного возраста. Немаловажен тот факт, что благодаря применению антибиотиков при лечении скарлатины, рецидивы, а также гнойные осложнения встречаются крайне редко.

Типичные формы
Типичные формы скарлатины бывают легкими, среднетяжелыми и тяжелыми, при этом степень тяжести течения заболевания определяется по выраженности симптоматики, а также по проявлениям местных воспалительных изменений непосредственно в ротоглотке.Симптоматика легкой формы проявляется следующими признаками:
- острым началом с температурой до 38,5 градусов (в редких случаях температура повышена незначительно либо соответствует норме),
- слабо выраженными или отсутствующими симптомами интоксикации организма (могут наблюдаться вялость, головная боль и однократная рвота),
- наличием мелкоточечной сыпи бледно-розового цвета (сыпь необильна и сосредоточена в местах естественных кожных складок),
- слабо выраженной гиперемией кожи,
- умеренной болью в горле,
- слабо выраженной катаральной ангиной,
- типичными изменениями языка,
- характерным шелушением кожи,
- возможными аллергическими и гнойными осложнениями.
Клиническое выздоровление при легкой форме скарлатины наступает в конце первой недели заболевания.
Симптоматика среднетяжелой формы имеет нижеприведенные проявления:
- острый подъем температуры вплоть до 40 градусов,
- неоднократная рвота,
- бред,
- возбужденное состояние больного,
- нарушение сна,
- наличие обильной сыпи яркого цвета, сохраняющейся до шести дней,
- сильные боли в горле,
- существенное увеличение тонзиллярных лимфатических узлов,
- характерные изменения языка,
- лакунарная ангина (в редких случаях ангина фолликулярная),
- энантема (сыпь на слизистых оболочках),
- аллергические либо гнойные осложнения.
Проявления острой фазы заболевания проходят через семь дней, хотя окончательное выздоровление наступает лишь через две – три недели.
Тяжелая форма протекает в одном из трех вариантов, среди которых:
- токсическая форма, при которой резко выражена симптоматика общей интоксикации,
- септическая форма, при которой наблюдается поражение некротическим процессом не только ротоглотки, но и регионарных тонзиллярных лимфатических узлов,
- токсико-септическая форма, при которой тяжесть состояния определяется и общими, и местными изменениями.
Симптоматика тяжелой токсической формы:
- острое начало с резким повышением температуры вплоть до 40 – 41 градусов.
- сильная головная боль,
- помутнение сознания,
- повторная и достаточно частая рвота,
- диарея,
- бред,
- судороги,
- сухость губ и языка, при этом язык густо обложен,
- присутствие симптомов менингита,
- развитие инфекционно-токсического шока, проявляющегося цианозом, нитевидным пульсом, похолоданием конечностей, коллапсом,
- появление на третий день заболевания сыпи с геморрагиями,
- гиперемированность кожи, приобретающей синюшный оттенок,
- тахикардия и глухость сердечных тонов,
- катаральная ангина.
При тяжелой токсической форме скарлатины смертельный исход наступает в первые же сутки.
Симптоматика тяжелой септической формы:
- обширные и глубокие некрозы, выходящие за границы миндалин,
- быстрое развитие подчелюстного переднешейного лимфаденита с вовлечением в этот процесс окружающей клетчатки,
- развитие периаденита (воспаления капсулы железы, а также прилегающей клетчатки), аденофлегмоны (гнойного расплавления ткани лимфоузла) и иных гнойных осложнений, включая септикопиемию.
До момента появления антибиотиков смертность от этой формы скарлатины была крайне высокой.
Следует отметить, что в последние 10 лет скарлатина протекает в основном в легкой форме, тогда как среднетяжелые формы встречаются достаточно редко. Тяжелые формы крайне редки.

Атипичные формы
Стертая форма атипичной скарлатины характеризуется слабо выраженной симптоматикой, проявления которой кратковременны.Гипертоксическая, а также геморрагическая формы отличаются стремительным течением: так, смерть наступает еще до момента появления и развития типичных для скарлатины симптомов.
Основные признаки этих двух форм:
- резкое начало заболевания,
- судороги,
- повторная рвота,
- менингеальные синдромы,
- энцефалитические знаки.
Больные умирают на первый – второй день при явлениях коллапса.

Экстрабуккальная форма
Данная форма скарлатины бывает ожоговой, раневой и послеродовой. Она характеризуется сосредоточением первичного очага вне области ротоглотки.Симптоматика экстрабуккальной формы:
- короткий инкубационный период,
- наличие симптомов интоксикации разной степени выраженности,
- появление сыпи,
- отсутствие ангины,
- образование регионарного лимфаденита в зоне входных ворот.

Диагностика
Диагноз «скарлатина» ставится на основании клинических проявлений заболевания, эпидемиологических и лабораторных данных. Следует отметить, что при типичных формах заболевания диагностика не вызывает каких-либо затруднений, чего нельзя сказать про те случаи, когда скарлатина протекает в атипичных формах либо поздно диагностирована. Крайне важны в подобных случаях эпидемиологические данные относительно контакта с больным скарлатиной либо иными формами стрептококковой инфекции.
При постановке диагноза применяются приведенные ниже диагностические методы.
- Бактериологический – заключается в исследовании с самых первых дней заболевания слизи из ротоглотки (реже из носа) для выявления бета-гемолитического стрептококка, а также установления его типа. Среда для первичного посева – это кровяной агар.
- Иммунофлюоресцентный – изучает мазки, состоящие из слизи ротоглотки, которые обработаны люминесцирующей сывороткой.
- Серологический – с его помощью в сыворотке крови определяется нарастание титра антител к различным стрептококковым антигенам.
- Иммунобиологическая проба, посредством которой определяется наличие или отсутствие восприимчивости к скарлатине. Для этого внутрикожно вводится 0,1 мл раствора эритрогенного токсина. В том случае, если через сутки на месте инъекции образуются инфильтрат либо гиперемия, диаметр которой превысит 1 см, реакция будет считаться положительной, свидетельствуя о том, что обследуемый может заболеть одной из форм скарлатины.
- Общий анализ крови. О наличии заболевания свидетельствует лейкоцитоз нейтрофильного характера, имеющий сдвиг влево, а также повышение СОЭ.

Дифференциальная диагностика
Очень важно дифференцировать скарлатину с теми заболеваниями, которые протекают с экзантемой (речь идет про скарлатиноподобную форму псевдотуберкулеза, корь, краснуху, токсико-аллергические состояния).Псевдотуберкулез
При этой болезни скарлатиноподобная сыпь появляется на третий день с момента начала заболевания, при этом характеризуется она скоплением элементов экзантемы на шее, голове, кистях и стопах. При скарлатине, прежде всего, поражается ротоглотка и естественные складки на коже. При псевдотуберкулезе не диагностируются ангины. Основные симптомы данного заболевания – это увеличение размеров печени и селезенки, кожный зуд, артралгии и желтуха.
Корь
Характерно поэтапное высыпание крупнопятнистой сыпи на четвертый – пятый день с момента начала болезни, причем фон кожи не меняется. Наблюдается пигментация после угасания кожной сыпи. Кроме того, для кори характерно присутствие отрубевидного шелушения кожи на лице. Ангина отсутствует.
Краснуха
При этом заболевании интоксикация выражена достаточно слабо. Фиксируется генерализованная лимфаденопатия, в которую вовлечены затылочные лимфатические узлы. Кроме того, наблюдается мелкопятнистая сыпь, которая сгущается на разгибательной поверхности той или иной конечности. Возможны катаральные явления в верхних дыхательных путях. Ангина отсутствует, а общий анализ крови выявляет лейкопению и лимфоцитоз.
Токсико-аллергическое состояние
Зачастую образуется при приеме антибиотиков, в редких случаях вследствие употребления других медикаментозных препаратов либо пищевых продуктов. При таких состояниях скарлатиноподобная сыпь сопровождается пятнисто-папулезными, геморрагическими высыпаниями, расположенными зачастую на разгибательной поверхности конечностей (в основном вокруг суставов). Характерные симптомы – это кожный зуд, увеличение лимфатических узлов, отсутствие изменений в ротоглотке.

Традиционные методы лечения
Лечение скарлатины в большинстве случаев осуществляется в домашних условиях, тогда как госпитализации подлежат лишь дети с тяжелыми либо среднетяжелыми формами заболевания, которые имеют осложнения или какие-либо серьезные сопутствующие патологии. Кроме того, некоторых детей приходится госпитализировать, чтобы ограничить контакт со здоровыми детьми.При лечении в домашних условиях необходимо выделить больному не только отдельную комнату, но и отдельное полотенце, мыло и посуду. Больным скарлатиной показан постельный режим на протяжении пяти – шести дней. Прогулки на свежем воздухе разрешены лишь после выздоровления, причем не раньше десятого дня с момента начала заболевания.
Больные скарлатиной изолируются до наступления полного выздоровления, а также бактериологического очищения организма от стрептококка.
Дезинфекция дома, проводящаяся регулярно в течение всего периода заболевания, включает следующие мероприятия:
- тщательное мытье посуды, детских игрушек и предметов ухода при помощи моющих средств,
- частую смену одежды и постельного белья.
Особое внимание необходимо уделить диете, которая должна быть щадящей и состоять преимущественно из молочных и растительных продуктов. На месяц из рациона необходимо исключить все острые и копченые продукты питания, экстрактивные блюда, жирную и соленую пищу. Рацион больного должен быть обогащен витаминами групп А, В, С. При скарлатине рекомендуется пить побольше жидкости (соков, морсов, отваров трав).
Антибактериальная терапия больным скарлатиной назначается исключительно врачом. В основном назначается пенициллин внутримышечно либо через рот (курс лечения составляет порядка пяти – семи дней). При непереносимости пенициллина врачом могут быть назначены следующие препараты: эритромицин, азитромицин, рулид или макропен. Четкое соблюдение назначенной врачом антибиотикотерапии – это залог быстрого выздоровления и предупреждения образования и развития осложнений.
Выздоровление у детей, возраст которых превысил отметку в 10 лет, констатируется не раньше десятого дня после исчезновения всех без исключения клинических симптомов болезни, при этом должен отсутствовать высев стрептококка из слизи зева, а также носа (забор слизи производится после окончания лечения назначенным врачом антибиотиком). Кроме того, для диагностирования выздоровления необходим анализ крови и два анализа мочи, результаты которых соответствуют допустимым нормам.
Дети, не достигшие десятилетнего возраста, после выздоровления должны наблюдаться дополнительно на протяжении 12 дней, причем в этот период им показаны индивидуальные прогулки. Дети до 10 лет допускаются в детские дошкольные учреждения либо в начальную школу не раньше двадцать третьего дня болезни.
В том случае, если больной скарлатиной проживает с детьми дошкольного либо младшего школьного возраста, на них накладывается карантин сроком на 17 дней. Если же больной изолирован, то контактные дети до 10 лет подвергаются семидневному карантину, во время которого осуществляется наблюдение за контактировавшим с больным ребенком. Это необходимо, чтобы выявить первые признаки возможного заболевания, а, следовательно, своевременно обратиться к врачу и начать лечение.

Народные методы лечения

Применяя приведенные ниже народные средства для лечения скарлатины, можно не только избежать осложнений, но и значительно смягчить симптомы болезни. Но перед использованием народных методов необходимо проконсультироваться со своим лечащим врачом, чтобы устранить возможные аллергические реакции и избежать несовместимости тех или иных компонентов.
Рецепт с черной редькой
Крупную черную редьку необходимо тщательно вымыть, измельчить на терке, выложить на марлевую салфетку, после чего положить компресс на горло, утеплив его шерстяной тканью. Компресс оставляется на три часа. Курс лечения – семь дней (компресс ставится дважды в день).
Рецепт с хреном
Средний корень хрена надо измельчить на терке, залить литром теплой (обязательно кипяченой) воды и дать настояться в течение трех часов. Настойка хорошо перемешивается и процеживается. Полоскать горло данным средством необходимо не менее пяти раз в сутки, предварительно подогрев каждую порцию. Курс лечения составляет десять дней.
Рецепт с шалфеем и календулой
Полстакана измельченных листьев, а также соцветий шалфея и такое же количество цветков календулы следует залить одним литром воды, после чего полученная смесь томится на водяной бане полчаса. Отвар настаивается 10 минут и процеживается. Полоскание настойкой проводится трижды в день. Этот рецепт можно применять в качестве примочек на зонах высыпаний, что поможет уменьшить зуд и предотвратить присоединение вторичной инфекции.
Рецепт с прополисом и молоком
Прополис (одна чайная ложка) мелко нарезается. В него добавляется стакан молока, после чего смесь подогревается на водяной бане на протяжении 15 минут. Хорошо размешанный состав надо пить мелкими глотками (вся порция употребляется на ночь). Важно! Перед процедурой в обязательном порядке необходимо прополоскать горло. Кроме того, размягченный прополис размером с небольшую горошину можно приклеить днем на внутреннюю часть щеки.
Рецепт с капустой и свеклой
Для приготовления этого средства понадобится по одному стакану капустного и свекольного соков, которые необходимо смешать, добавив сок одного лимона. Такая смесь применяется для полосканий, а также питья на протяжении десяти дней.
Рецепт с солодкой и имбирем
Смешиваются равные части хорошо измельченных корней солодки и, соответственно, имбиря. Столовая ложка готового состава заливается стаканом кипятка и настаивается в течение 20 минут, после чего смесь процеживается и выпивается (вся порция за один раз). Курс лечения – трижды в день на протяжении семи дней.
Эффективен витаминный чай, для приготовления которого используются следующие ингредиенты:
- плоды шиповника - 3 ст. ложки,
- плоды брусники - 2 ст. ложки,
- корень родиолы розовой - 1 чайная ложка,
- трава спорыша - 1 ст. ложка.
Все компоненты перемешиваются и заливаются одним литром кипятка, после чего чай настаивается три – четыре часа, процеживается и пьется трижды в день в качестве витаминизирующего и тонизирующего средства.
Поскольку скарлатина характеризуется сильной степенью интоксикации и сенсибилизацией организма, оправданным является употребление овощей в качестве дополнения к основным мерам лечения. Например, свекла, редька, капуста, а также хрен и тыква обладают прекрасными противомикробными и противовоспалительными действиями. Эти овощи выводят токсины из организма. Так, овощные соки повсеместно применяются не только местно, но и в качестве лекарственного питья. Отварные овощи, перетертые в пюре и употребляемые в качестве основных блюд в первую неделю заболевания, способствуют существенному снижению уровня интоксикации, предотвращая осложнения скарлатины.
Нельзя не сказать и про лечение скарлатины натуральными продуктами пчеловодства, которые знамениты антимикробными, а также общеукрепляющими свойствами. Именно мед является тем природным бальзамом, который не только повышает сопротивляемость организма различным инфекциям, но и эффективно восстанавливает эндотелий сосудов, помогая максимально быстро вернуть организму утраченные силы. Давно известны и антибактериальные свойства прополиса, при этом необходимо помнить о том, что данный продукт может вызывать аллергию. Так, рассасывание натурального прополиса поможет быстро избавиться от воспалительного процесса, протекающего на миндалинах и в области зева. В свою очередь, пчелиная обножка с маточным молочком являются мощнейшими общеукрепляющими средствами.

Осложнения
Скарлатина – это довольно коварное заболевание, при котором различного рода осложнения в одинаковой мере наблюдаются и при легкой, и при тяжелой формах заболевания. Бывают случаи, когда скарлатина протекает без сыпи, но при наличии ангины. Такие формы невозможно распознать на начальной стадии болезни. Диагноз ставится намного позже на основании шелушения либо осложнений, которые присущи главным образом скарлатине (речь идет про воспаление почек и лимфоузлов).При осложнениях, наблюдающихся со стороны почек, образуются отеки сначала на лице, а затем и на ногах. Утром у больных скарлатиной припухают веки, при этом глаза не открываются в полной мере. Больной становится бледным. Особое внимание необходимо обратить на мочу, выделение которой незначительно и не соответствует суточной норме. К тому же моча из-за примеси крови становится красноватой.
Если правильно организовать лечение и питание больного, то заболевание начинает со временем стихать, проходя полностью через три недели (в тяжелых случаях на процесс выздоровления может уйти несколько месяцев). При несвоевременном оказании квалифицированной медицинской помощи может развиться хроническое воспаление почек, что впоследствии может привести к уремии (самоотравлению организма, спровоцированному тяжелым нарушением функционирования почек).
Осложнения могут быть связаны с лимфатическими узлами, сопровождаясь такими симптомами:
- повышением температуры,
- заметным увеличением шейных и подчелюстных лимфоузлов, которые приобретают плотность и болезненность,
- гнойным воспалением лимфатических узлов, а также среднего уха и придаточных полостей носа.
Перечисленные осложнения могут повлечь за собой общее заражение крови.
У больных, которые страдают ревматизмом и часто болеют ангинами, скарлатина может спровоцировать обострение ревматизма. В таких случаях атака самого ревматизма сопровождается новым подъемом температуры, болевым синдромом в различных суставах, а также осложнениями, связанными с работой сердца.

Профилактика
Профилактика скарлатины включает два основных аспекта - эпидемиологический надзор и мероприятия, проводимые непосредственно в эпидемическом очаге.Эпидемиологический надзор включает осуществление в организованных коллективах ежедневного отслеживания динамики заболеваемости ангиной, а также иных проявлений респираторной стрептококковой инфекции. Такие меры предосторожности помогут, во-первых, распознать на ранней стадии признаки ухудшения эпидемической ситуации, во-вторых, предсказать появление и развитие не только скарлатины, но и ревматизма. Огромное значение имеет и мониторинг типовой структуры самого возбудителя заболевания, а также его биологических свойств.
Мероприятия в очаге включают госпитализацию следующих категорий лиц:
- больных с тяжелыми, а также среднетяжелыми формами скарлатины,
- больных из детских учреждений, в которых дети пребывают круглосуточно (речь идет про дома ребенка, детские дома, школы-интернаты, санатории, лагеря и пр.),
- больных из семей, в которых есть дети, возраст которых не превышает 10 лет (при условии, что эти дети не болели скарлатиной),
- любых больных, которым в домашних ус

 Печать
Печать
Комментировать или поделиться опытом: